Части скелета: скелет головы (череп), скелет туловища (позвоночный столб и грудная клетка),
скелет верхней конечности (плечевой пояс и скелет свободной верхней конечности), скелет нижней конечности (таз и скелет свободной нижней конечности).
Строение и возрастные особенности черепа.
Череп выполняет опорную и защитную роль для таких жизненно важных органов, как головной мозг, органы чувств, начальные отделы пищеварения и дыхания, является местом прикрепления мимических и жевательных мышц.
Череп состоит из мозгового и лицевого отделов. Мозговой отдел состоит из
8 костей, из которых 2 парные - височная и теменная и 4 непарные - лобная, клиновидная, решетчатая и затылочная. Лицевой отдел из 15 костей, из которых
6 парные - верхнечелюстные, скуловые, носовые, слёзные, нёбные, нижние носовые раковины и 3 непарные – нижнечелюстная, сошник и подъязычная кости.
Кости черепа соединяются:
1) с помощью швов
а) зубчатых - лобная с теменными - венечный шов
Теменные между собой - сагиттальный
Затылочная с теменными - лябдовидный
б) чешуйчатых - височная с теменной
в) плоских - кости лицевого отдела черепа.
2) с помощью хряща - кости основания черепа
3) подвижное соединение - височно-нижнечелюстной состав (соединяется нижняя челюсть с височной костью)
4) с помощью мышц соединяется подъязычная кость с нижнечелюстной костью.
Возрастные особенности черепа:
1. У новорожденного кости черепа соединены соединительно-тканной перепонкой. Имеется 6 родничков - лобный, затылочный и парные - клиновидные и сосцевидные. Благодаря родничкам, череп новорождённого очень эластичен, его форма может изменятся во время родов.
2. На 2-м месяце жизни зарастает затылочный родничок.
На 3-м месяце - клиновидные и сосцевидные роднички.
На 2-м году жизни зарастает лобный родничок. Формирование швов между костями черепа заканчивается к 3-5 годам.
3. В первые 6 месяцев после рождения объём черепа удваивается, а к 2-м годам - утраивается, а к зрелому возрасту - учетверяется. Лицо новорождённого короткое (ещё нет зубов) и широкое.
4. От рождения до 7 лет череп растёт быстро. От 1 года до 3-х лет активно растёт затылочная кость черепа. С 3-х до 7 лет продолжается рост всего черепа, особенно его основания, и достигает размеров черепа взрослого человека. От 7 до 13 лет рост черепа замедляется.
5. После 13 лет активно растут лобный отдел мозгового отдела черепа и лицевой отдел. Зарастание швов между костями черепа заканчивается к 30-40 годам.
6. В пожилом и старческом возрасте кости становятся более тонкими, рассасывается губчатое вещество, уменьшается эластичность костей. Череп становится более хрупким и лёгким.
Строение и возрастные особенности скелета туловища
Позвоночный столб образован 33-34 позвонками, из которых 24 истинных, остальные ложные. Различают 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 4-5 копчиковых позвонков. Между позвонками расположены межпозвоночные хрящевые диски, что создаёт подвижность позвоночного столба и его амортизацию.
Позвонок состоит из тела, дуги и 7 отростков, из которых 3 парные - поперечные, верхние и нижние суставные, и 1 непарный - остистый.
Позвоночный столб имеет естественные изгибы - лордозы и кифозы.
Лордозы - изгибы позвоночника, направленные выпуклостью вперёд (шейный и поясничный).
Кифозы - изгибы позвоночника, направленные выпуклостью назад (грудной и крестцовый).
В лежачем положении тела изгибы немного распрямляются, позвоночный столб удлиняется. При вертикальном положении, особенно при нагрузках, изгибы позвоночника выражены более чётко. Изгибы позвоночника появляются после рождения. Движения позвоночного столба возможны в различных направлениях: сгибание-разгибание, наклоны в стороны и скручивание (вращение вправо-влево).
Возрастные особенности скелета туловища:
1. Позвоночный столб новорожденного имеет вид пологой дуги, вогнутой спереди. Ребёнок рождается с крестцовым кифозом.
В 3-4 месяца ребёнок начинает держать голову - появляется шейный лордоз.
В 5-6 месяцев ребёнок начинает сидеть - появляется грудной кифоз.
В 8-12 месяцев ребёнок начинает стоять и ходить - появляется поясничный лордоз.
2. Образовавшиеся изгибы не фиксированы, непостоянны, способны исчезать при расслаблении мускулатуры. Фиксация шейного и грудного изгибов происходит в 6-7 лет, а поясничного - к 12 годам.
3. Наиболее интенсивный рост позвоночного столба происходит: а) в первые 2 года жизни (почти удваивается); б) в 7-9 лет; в) в период полового созревания - 12-16 лет. Завершается рост позвоночного столба к 21-23 годам.
Строение и возрастные особенности грудной клетки.
Грудная клетка образует костную основу грудной полости. Она защищает сердце, лёгкие, печень и служит местом прикрепления дыхательных мышц и мышц верхних конечностей. Грудная клетка состоит из грудины, 12 пар рёбер, соединённых сзади с позвоночным столбом.
Форма грудной клетки существенно изменяется с возрастом. В грудном возрасте она сжата с боков, её переднезадний размер больше поперечного (коническая форма). У взрослого преобладает поперечный размер.
На протяжении 1-го года жизни постепенно меняется форма грудной клетки, что связано с изменением положения тела и центра тяжести. Уменьшается угол рёбер по отношению к позвоночнику. Соответственно изменению грудной клетки увеличивается объём лёгких. Изменение положения рёбер способствует увеличению движений грудной клетки и позволяет эффективнее осуществлять дыхательные движения.
Дальнейшие изменения грудной клетки с возрастом происходят в том же направлении. Коническая форма грудной клетки сохраняется до 3-4 лет. К 6 годам устанавливаются свойственные взрослому относительные величины верхней и нижней части грудной клетки, резко увеличивается наклон рёбер. К 12-13 годам грудная клетка приобретает ту же форму, что и у взрослого.
На форму грудной клетки влияют физические упражнения и посадка. Под влиянием физических упражнений она может стать шире и объёмистее. При длительной неправильной посадке, когда ребёнок опирается грудью о край стола или крышку парты, может произойти деформация грудной клетки, что нарушает развитие сердца, лёгких и крупных сосудов.
Строение и возрастные особенности скелета конечностей.
Выделяют скелет верхних и нижних конечностей.
Скелет верхних конечностей (В.К.) состоит из костей пояса В.К. - плечевой пояс - лопатка и ключица и костей свободной В.К. - плечевая, образует костную основу плеча, лучевая и локтевая - предплечье, и костей кисти - запястья - 8 костей, пясти - 5 костей и фаланг пальцев - 14 костей.
Скелет нижних конечностей (Н.К.) состоит из костей тазового пояса и костей свободной Н.К. - бедра, голени - большеберцовой и малоберцовой костей, костей стопы - предплюсны - 7 костей, плюсны - 5 костей и фаланг пальцев - 14 костей. Каждая тазовая кость образована 3-мя сросшимися костями - подвздошной, седалищной и лобковой.
Кости как верхней, так и нижней конечностей соединяются между собой подвижно с помощью суставов. Верхняя конечность образует плечевой, локтевой и лучезапястный и другие суставы. Нижняя конечность образует тазобедренный, коленный, голеностопный и другие суставы, что обеспечивает хорошую подвижность при передвижении тела в пространстве.
Возрастные особенности:
1. Окостенение конечностей начинается в дородовом периоде. Кости запястья становятся видимыми только к 7 годам. Окостенение пальцев заканчивается к 11 годам, а запястья - к 12 годам.
2. Окостенение верхних конечностей заканчивается к 18-20 годам.
3. Срастание тазовых костей (подвздошная, лобковая и седалищная) начинается с
5 лет и заканчивается к 18 годам.
4. Наиболее интенсивное развитие суставов и связок происходит в возрасте 2-3 лет, что связано с нарастанием двигательной активности ребёнка. Формирование суставов завершается в основном в подростковом возрасте - 13-16 лет.
5. У новорождённых детей нижние конечности растут быстрее и они становятся длиннее верхних. Наибольшая скорость роста нижних конечностей отмечена у мальчиков в 12-15 лет, у девочек - 13-14 лет.
6. Изменение формы и размеров таза происходит под влиянием силы тяжести тела, органов брюшной полости, под воздействием мышц, а также под влиянием половых гормонов. Увеличивается переднезадний и поперечный размеры таза. Таз мальчиков узкий и длинный, а девочек - короткий и широкий.
Лабораторное занятие №1 .Тема. Возрастные особенности скелета человека. Соединение костей .
Работа 1 . Строение скелета человека и его возрастные особенности .
Скелет человека состоит их следующих отделов: скелета головы, скелета туловища, скелета верхних конечностей и скелета нижних конечностей.
Скелет головы подразделяется на кости мозгового и висцерального черепа. В состав первого входят: затылочная, лобная, клиновидная, решетчатая, теменная и височная. Висцеральный череп состоит из нижнечелюстной, верхнечелюстной, скуловой, небной, носовой, слезной костей. Начиная с 13 лет рост висцерального отдела черепа превалирует над мозговым.
Скелет туловища состоит из позвоночного столба и грудной клетки. В состав первого входят 33-34 позвонка, из которых 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 3-5 копчиковых. Каждый позвонок состоит из тела и дуги, от которой отходят один остистый отросток и два боковых. Позвонки формируют спинномозговой канал. Грудная клетка образована грудиной, ребрами и грудными позвонками. Грудина состоит из рукоятки, тела и мечевидного отростка. Ребра, в количестве 12 пар, подразделяются на 7 пар истинных ребер (1-7), соединяющихся непосредственно с грудиной, и 5 пар (8-12) ложных, из которых 3 пары (8-10) присоединяются своими хрящами к хрящу седьмого ребра, а две пары (11 и 12) с грудиной не связаны. Хрящ 7-10 пары образуют реберную дугу. Позвоночный столб у новорожденного почти прямой. Когда ребенок начинает держать голову (3 месяца) появляется первый шейный лордоз (изгиб кпереди). К 6-му месяцу жизни, когда ребенок начинает сидеть, появляется грудной кифоз (изгиб кзади). Когда ребенок начинает стоять и ходить, появляется поясничный лордоз и укрепляется крестцовый кифоз. Фиксируются физиологические изгибы у детей в шейном и грудном отделах позвоночника в 6-7 лет, а в поясничном – в 12 лет. Грудная клетка у детей сдавлена с боков. С возрастом она расширяется и к 12 годам приобретает форму взрослого.
Скелет верхних конечностей и их пояса . Скелет верхних конечностей состоит из плечевой кости (анатомическое плечо), костей предплечья (лучевой и локтевой), скелета кисти (кости запястья, пястные кости и фаланги пальцев). Скелет запястья состоит из 8 костей. Скелет пястья состоит из 5 костей. Скелет пояса верхних конечностей (плечевого пояса) состоит из ключиц и лопаток.
Скелет нижних конечностей и их пояса . Скелет нижней конечности состоит из бедренной кости, костей голени (больше- и малоберцовой), скелета стопы, который имеет в своем составе кости предплюсны (7 костей), кости плюсны (5 костей) и фаланги пальцев. Скелет пояса нижних конечностей (тазового пояса) представлен тазовой костью, которая до 15 лет состоит из 3-х костей: подвздошной, седалищной и лонной. Две части лонной кости соединены так называемым лобковым симфизом – хрящевым соединением, имеющим особое строение.
^ Домашнее задание . Выучить строение скелета человека, пользуясь текстом и ниже приведенными рисунками.
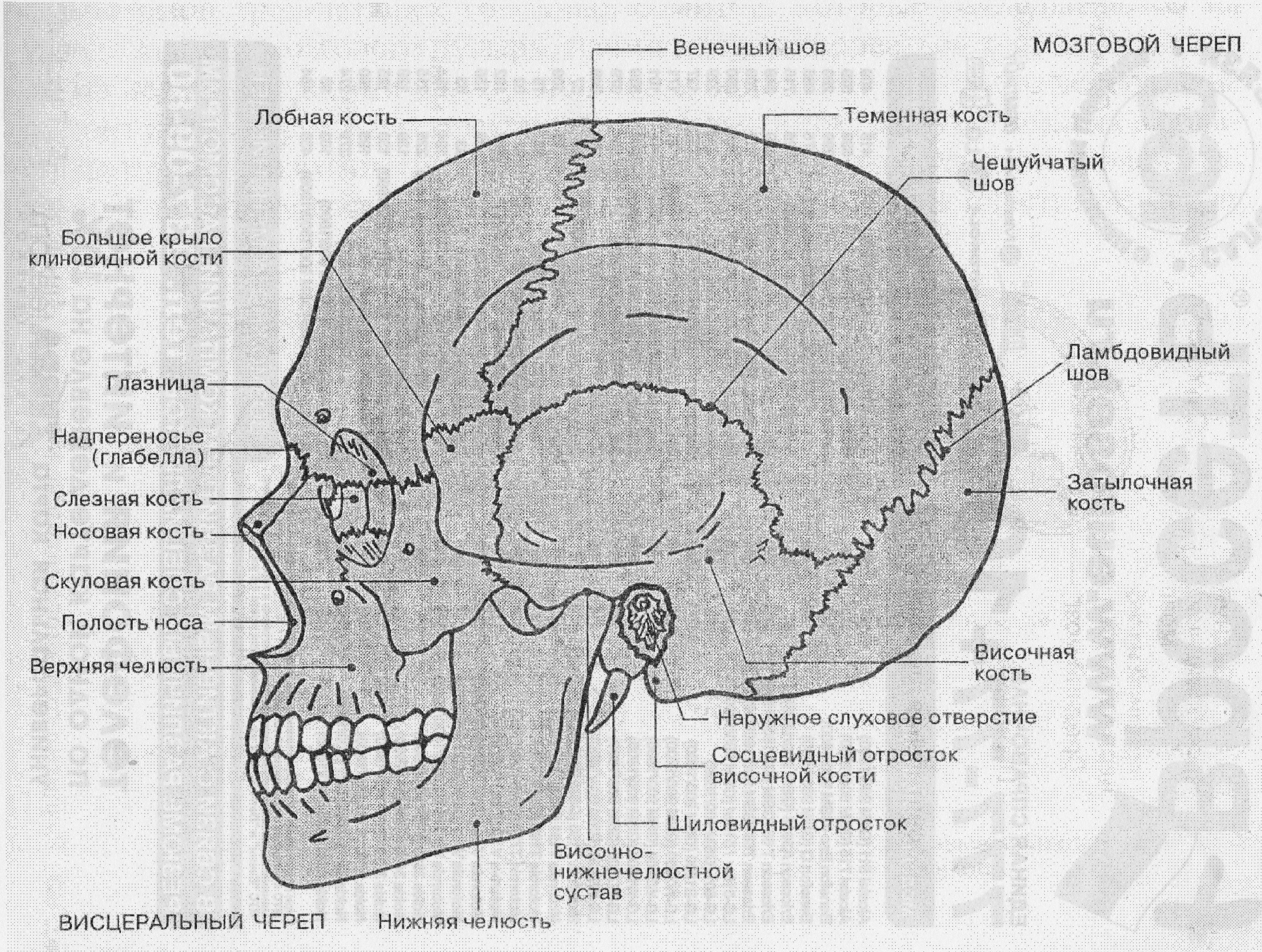
Рис. 24. Скелет головы.
Работа 2 .Соединение костей скелета человека .
Кости черепа соединены неподвижно, за исключением нижней челюсти, которая образует с височной костью височно-нижнечелюстной сустав. У новорожденного ребенка между костями черепа располагаются 4 родничка, образованные соединительной тканью. Лобный (передний) родничок расположен между лобной и теменными костями. Исчезает в 1,5 – 2 года. Затылочный (задний) родничок, расположенный между затылочный и теменными костями, исчезает до 3 месяцев жизни ребенка. Боковые роднички (сосцевидный и клиновидный) парные. Исчезают в первые дни жизни ребенка (см.рис. 71).
Соединение позвоночного столба с черепом осуществляется атлантозатылочным суставом. Тела позвонков соединены межпозвоночными дисками, а суставные отростки – межпозвоночными суставами. С позвонками соединяются ребра с помощью реберно-позвоночных суставов. Реберные хрящи 2-7 пар ребер соединяются с грудиной – грудино-реберными суставами.
Скелет плечевого пояса соединяется при помощи ключицы с грудиной, образуя грудино-ключичный сустав, а с помощью лопатки с плечевой костью, образуя акромиально-ключичный сустав. Локтевой сустав состоит из предлоктевого, предлучевого и верхнего лучелоктевого суставов. Между предплечьем и кистью располагаются лучезапястный и нижний лучелоктевой суставы. Между верхним и нижним рядами костей запястья размещается межзапястный сустав. Запястно-пястные суставы находятся между костями запясть и пясти, а пястно-фаланговые суставы – между пястными костями и фалангами пальцев. Между костями пальцев располагаются межфаланговые суставы.
Скелет тазового пояса сочленяется с крестцом крестцово-подвздошным суставом, а с конечностю – тазобедренным суставом. Между бедренной и большеберцовой костью расположен коленный сустав. Малая и большая берцовые кости соединяются между собой верхним и нижним берцовыми суставами. Эти кости с предплюсной образуют голеностопный сустав. В предплюсне различают подтаранный и поперечный суставы. Между предплюсной и плюсной располагаются предплюсно-плюсневые суставы. Плюснефаланговые суставы находятся между фалангами пальцев и плюсневыми костями, а межфаланговые – между фалангами пальцев.

Домашнее задание . Выучить соединение костей скелета человека.
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Структура, рост, развитие костей. Части скелета, возрастные особенности
Функцию передвижения человека в пространстве выполняет опорнодвигательный аппарат. Это система костей и мышц, а также их соединений, которые образуют единый в функциональном отношении двигательный аппарат. В зависимости от функциональной значимости в нем различают пассивную и активную части. К пассивной относятся кости и их соединения, к активной -- мышцы.
Скелет -- комплекс костей, выполняющих опорную, защитную, локомоторную, формообразующую, преодолевающую силу тяжести функции. Функции скелета подразделяются на две большие группы -- механические и биологические. К механическим функциям относятся защитная, опорная, локомоторная и рессорная. Биологическая функция связана с участием скелета в обмене веществ и кроветворении. Скелет имеет билатеральную симметрию и сегментарное строение. В состав его входит 206 костей. Из них 3334 непарные (позвонки, крестец, копчик, грудина и некоторые кости черепа), остальные кости парные. Скелет подразделяется на осевой и добавочный. К осевому скелету относятся позвоночный столб (26 костей), череп (29 костей) и грудная клетка (25 костей), к добавочному -- кости верхних (64) и нижних (62) конечностей. Новорожденный ребенок имеет 350 костей, а не 206, как взрослый человек, -- с годами многие из них объединяются в более крупные.
Строение и классификация костей
Кость -- живой орган, в состав которого входят костная, хрящевая, соединительная ткани и кровеносные сосуды. Кости составляют 18 % общей массы тела. На поверхности каждой кости имеются выпуклости, углубления, борозды, отверстия, шероховатости, служащие для прикрепления мышц, сухожилий, фасций и связок. Возвышения над костями называются отростками, апофизами. На участках, к которым прилежит нерв или кровеносный сосуд, имеются борозды. В местах прохождения через кость сосуда или нерва образуются каналы, щели или вырезки. На поверхности каждой кости имеются отверстия, уходящие внутрь. Они получили название питательных отверстий.
В состав костей входят органические (1/3) и неорганические вещества (2/3). Первые представлены преимущественно оссеином и оссемукоидом, вторые -- солями кальция (51 % фосфорнокислой извести). От наличия органических веществ зависит упругость кости, а от наличия неорганических соединений -- ее твердость. В детском возрасте в костях больше оссеина, поэтому они более упруги и редко ломаются. С возрастом относительно уменьшается количество органических веществ и увеличивается -- минеральных солей. Вследствие этого кости пожилых людей более хрупкие по сравнению с костями молодых.
Кость снаружи покрыта надкостницей. Последняя отсутствует только на суставных поверхностях, которые покрыты суставным хрящом. Надкостница представляет собой тонкую соединительнотканную пленку бледнорозового цвета. Она прикрепляется к кости с помощью соединительнотканных пучков -- прободающих волокон. Надкостница имеет два слоя: наружный волокнистый (фиброзный) и внутренний костеобразующий (остеогенный). Она богата нервами и сосудами, которые участвуют в питании кости и ее росте в толщину. Питание осуществляется за счет кровеносных сосудов, проникающих в большом количестве из надкостницы в наружное компактное вещество кости через многочисленные питательные отверстия. В толщину кость растет за счет остеобластов, расположенных во внутреннем слое надкостницы. Структурной единицей кости является остеон, а в костной ткани различают клетки нескольких видов (см. Ткань).
Внутри костей между костными пластинками губчатого вещества и в костных каналах трубчатых костей находится костный мозг, являющийся органом кроветворения и биологической защиты. Красный костный мозг представляет собой красную ретикулярную массу, в петлях которой находятся стволовые клетки, выполняющие функцию кроветворения, и клетки, выполняющие функцию костеобразования. Красный костный мозг пронизан нервами и кровеносными сосудами, питающими кроме костного мозга и внутренние слои кости. Кровеносные сосуды и кровяные элементы придают костному мозгу красный цвет. В процессе онтогенеза красный костный мозг заменяется на желтый, состоящий из жировых клеток, которым он и обязан своим названием. Во внутриутробном периоде и у новорожденных во всех костных полостях находится красный костный мозг в связи с высокой кроветворной и костеобразующей функциями. У взрослого человека красный костный мозг содержится только в ячейках губчатого вещества плоских костей (грудина, крылья подвздошных костей) и эпифизах трубчатых костей. В диафизах находится желтый костный мозг.
Трансплантация костного мозга -- это перенос костного мозга одного человека другому. У донора берут костный мозг из бедренной кости и с помощью вливания крови передают его больному. Клетки костного мозга попадают в поток крови, доставляющий их в кости, где они закрепляются и позволяют больному самостоятельно вырабатывать новые кровяные клетки.
По форме кости бывают трубчатые, губчатые, плоские, смешанные и воздухоносные. Трубчатые кости имеют форму трубки с костномозговым каналом внутри. В них различают удлиненную среднюю часть -- диафиз и утолщенные концы -- эпифизы, в которых располагаются суставные поверхности, покрытые хрящом и служащие для соединения с соседними костями. Участок между диафизами и эпифизами называется метафизом, благодаря ему кости растут в длину. Диафизы построены из компактного, эпифизы -- из губчатого костного вещества, а сверху покрыты слоем компактного. Трубчатые кости делятся на длинные и короткие. Длина первых превышает все остальные размеры (бедренная, плечевая и локтевая кости). Короткие кости располагаются в пястье, плюсне, фалангах пальцев. Губчатые кости построены из губчатого вещества, покрытого тонким слоем компактного. Они бывают: длинные (ребра и грудина), короткие (кости запястья, предплюсны), сесамовидные (надколенник, гороховидная кость). Сесамовидные кости развиваются в толще сухожилий и располагаются в тех местах, где большая нагрузка сочетается с большой подвижностью. Плоские кости (череп, лопатка, тазовые кости) выполняют защитную функцию и функцию опоры. Смешанные кости (кости основания черепа) образуются при слиянии нескольких костей, различающихся по форме, строению и функции. Воздухоносные кости имеют в своем теле полость, выстланную слизистой оболочкой и заполненную воздухом (лобная, клиновидная, решетчатая кости и верхняя челюсть).
Возрастные изменения костей скелета
В своем развитии большинство костей скелета проходит три стадии: перепончатую, хрящевую, костную. На ранних стадиях развития скелет зародыша представлен хордой. С середины первого месяца внутриутробной жизни вокруг хорды появляется сгущение мезенхимы и развивается перепончатый скелет. Примерно в середине второго месяца развития, мезенхима превращается в гиалиновый хрящ, а скелет получает название хрящевого. С конца второго -- начала третьего месяца развития хрящевой скелет начинает окостеневать. Полное замещение хрящей костной тканью происходит к 20--25летнему возрасту. С этого времени рост костей в длину прекращается. Кости свода черепа, лицевого черепа и части ключицы, в отличие от других костей скелета, в своем развитии проходят только две стадии -- перепончатую и костную.
В течение первого года жизни человека кости растут медленно. До 7 лет рост увеличивается и становится максимальным после 11 лет. В это время формируется окончательный рельеф кости и костномозговые полости. В пожилом возрасте наблюдаются значительные изменения в строении кости. В губчатом веществе уменьшается число костных перекладин, происходит их истончение. Уменьшается толщина слоя компактного вещества на диафизах трубчатых костей.
Соединение костей скелета
Соединения костей бывают непрерывными и прерывными. Непрерывные (синартрозы) являются более ранними по развитию и неподвижными по функции. Прерывные соединения (диартрозы, или суставы) появляются в процессе развития значительно позже и по функции являются подвижными. Между этими формами существует переходная форма -- симфиз, или полусустав, характеризующийся наличием небольшой щели и не имеющий строения настоящего сустава.
По характеру ткани, соединяющей кости, синартрозы делятся на синдесмозы, синхондрозы и синостозы.
Синдесмозом называется соединение, в котором между костями после рождения остается соединительная ткань. К ним относятся межкостные перепонки, связки и швы. Межкостные перепонки -- это соединительная ткань, заполняющая большие промежутки между костями (между костями предплечья или голени). Соединительная ткань связок приобретает строение волокнистых пучков (связки между отростками позвонков). В швах соединительная ткань представляет собой тонкую прослойку между костями черепа. По форме краев соединяющихся костей различают зубчатый шов -- зубцы по краю одной кости входят в промежутки между зубцами другой (между костями свода черепа), чешуйчатый -- край одной кости накладывается на край другой (между височной и теменной костями) и плоский шов -- незазубренные края плотно прилегают друг к другу (между костями лицевого черепа).
Синхондроз характеризуется соединением костей посредством хряща. По свойству хрящевой ткани синхондроз делится на гиалиновый (между первым ребром и грудиной) и волокнистый (между телами позвонков). По длительности своего существования синхондрозы бывают временные и постоянные. Временные с определенного возраста заменяются синостозами (между тремя костями пояса нижних конечностей, сливающихся в единую тазовую кость). Постоянные существуют в течение всей жизни человека (между пирамидой височной кости и клиновидной костью, между пирамидой и затылочной костью).
Для синостоза характерно наличие в промежутках между костями соединительной ткани, переходящей в костную или сначала в хрящевую, а затем в костную, в результате чего кости оказываются соединенными посредством костной ткани (эпифизы и диафизы трубчатых костей, кости основания черепа, тазовые кости).
Диартрозы представляют собой подвижные соединения, участвующие в перемещении частей тела относительно друг друга и являющиеся органами передвижения тела в пространстве. По числу суставных поверхностей диартрозов выделяют простой сустав, имеющий одну пару суставных поверхностей (межфаланговый); сложный, имеющий две или более пары суставных поверхностей (локтевой); комплексный, содержащий внутрисуставной хрящ, который разделяет сустав на две камеры (коленный); комбинированный, состоящий из нескольких изолированных суставов, расположенных отдельно друг от друга, но функционирующих вместе (два височнонижнечелюстных сустава).
По форме и выполняемой функции выделяют одно, двух и многоосные суставы. Одноосные суставы выполняют функции сгибания и разгибания, вращения. Они бывают цилиндрическими (лучевой и локтевой) и блоковидными (межфаланговый). Двухосные выполняют функции сгибания и разгибания, отведения и приведения. К ним относятся: эллипсовидный (лучезапястный), мыщелковый (коленный) и седловидный (запястнопястное сочленение I пальца). Для многоосных суставов характерны все вышеописанные функции и, кроме того, круговое движение. К ним относятся шаровидный (плечевой) и плоский (между отростками грудных позвонков) суставы.
Независимо от вида любойсустав имеет сходное анатомическое строение (рис. 9). В сустав входят эпифизы двух костей, суставные поверхности которых покрыты суставным хрящом, гиалиновым или волокнистым, толщиной 0,20,5 мм. Суставные хрящи облегчают скольжение суставных поверхностей, смягчают толчки и служат буфером. Суставная поверхность эпифиза одной кости выпуклая (имеет суставную головку), другой кости -- вогнутая (суставная впадина). Суставная капсула герметически окружает суставную полость и прирастает к сочленяющимся костям. Она состоит из наружного фиброзного слоя, выполняющего защитную функцию, и внутреннего синовиального, клетки которого выделяют в полость сустава липкую прозрачную синовиальную жидкость, или синовию, уменьшающую трение суставных поверхностей. Кроме того, синовия играет роль в обмене веществ и укреплении сустава, служит буфером, смягчающим сдавление и толчки суставных поверхностей. При «щелканье» суставами, например суставами пальцев, в синовиальной жидкости изза перепада давления образуется газовый пузырь. Когда он лопается, слышен характерный щелчок. Сверху к суставной капсуле подходят связки и сухожилия мышц, которые составляют вспомогательный аппарат для укрепления сустава. Связки очень мало растягиваются, соединяют две кости, образующие сустав, и закрепляют эти кости в определенном положении, тормозя движение костей. Без связок кости очень легко смещаются. Кроме того, связки фиксируют на своих местах внутренние органы, такие как печень и матка, предоставляя им в то же время некоторую подвижность, необходимую для изменений во времени процесса пищеварения и беременности. Соединительная ткань в связках представлена в основном коллагеновыми волокнами с некоторым количеством эластических. Связки прикрепляются к костям волокнами, которые проникают в надкостницу. Связка и надкостница так тесно связаны друг с другом, что при поражении связок поражается и надкостница. В крупных суставах (бедренный, коленный, локтевой) части суставной капсулы утолщены для большей прочности и получили название околосумчатой связки. В дополнение имеются связки внутри и снаружи суставной капсулы, которые ограничивают и тормозят конкретные типы движения. Они называются наружными, или дополнительными, связками.
Возрастные изменения соединения костей
В процессе онтогенеза на 611 й неделе эмбрионального развития начинают формироваться суставы. К моменту рождения они анатомически сформированы, хотя эпифизы костей, входящие в состав сустава, состоят из хрящевой ткани. Энхондральное окостенение начинается в течение 12го года жизни и заканчивается в юношеском возрасте. У детей 2--3 лет в связи с активной двигательной деятельностью связки и суставы формируются наиболее активно. Подвижность суставов максимальна в 38летнем возрасте, а окончательно формирование ее заканчивается в 13--16 лет. В возрасте 6--10 лет происходит усложнение всех составных частей сустава, которое заканчивается в 1316 лет. В пожилом возрасте истончается суставной хрящ, изменяется фиброзная мембрана суставной сумки и образуются остеофиты -- костные выступы по периферии суставных поверхностей. Все это приводит к ограничению подвижности суставов.
В скелете человека различают следующие отделы : скелет туловища, скелет верхних и нижних конечностей, скелет головы, или череп (рис. 10). Скелет туловища образован позвоночным столбом, или позвоночником, и грудной клеткой.
Позвоночник
Позвоночный столб является опорой тела. Он защищает спинной мозг и участвует в движении туловища и головы. Позвоночник состоит из 33--34 позвонков (рис. 11). Различают 5 отделов позвоночника: шейный (7 позвонков), грудной (12), поясничный (5), крестцовый (5) и копчиковый (4--5 позвонков).
Строение любого позвонка независимо от месторасположения одинаково (рис. 12). Позвонок состоит из тела, дуги и семи отростков. Тело выполняет опорную функцию. Сзади к нему прикрепляется двумя ножками дуга, замыкающая позвоночное отверстие. Все позвоночные отверстия образуют позвоночный канал, защищающий от механических повреждений расположенный в нем спинной мозг. На дугах позвонков имеются углубления -- верхние и нижние вырезки. Вырезки соседних позвонков образуют межпозвоночные отверстия для нервов и сосудов спинного мозга. От тела отходят отростки. Центральный остистый отросток идет от средней линии дуги. По бокам дуги располагается два поперечных отростка, а вверх и вниз отходят по два суставных отростка. Суставные отростки обеспечивают образование межпозвоночных суставов, в которых совершаются движения позвонков. К поперечным и остистым отросткам прикрепляются связки и мышцы, приводящие в движение позвонки.
Величина и форма позвонков в разных отделах позвоночного столба неодинакова.
В шейном отделе поперечные отростки позвонков имеют отверстия, через которые проходит позвоночная артерия. Остистые отростки шейных позвонков на конце своем раздвоены. Тело самого позвонка отличается небольшими размерами, форма его приближается к прямоугольной. Первый шейный позвонок (атлант) отличается тем, что у него отсутствует тело, но имеются две дуги -- передняя и задняя, соединенные между собой боковыми массами. Своими верхними суставными поверхностями, имеющими форму ямок, атлант сочленяется с затылочной костью, а нижними, более плоскими, -- со II шейным позвонком. У новорожденного ребенка дуги не соединены, они срастаются только к 5летнему возрасту. II шейный позвонок (эпистрофей, или зуб) имеет зубовидный отросток, сочленяющийся с передней дугой атланта. Остистый отросток VII шейного позвонка не раздвоен, выступает над остистыми отростками соседних позвонков и легко прощупывается сзади в области шеи.
Грудные позвонки сочленяются с ребрами, поэтому на теле имеют суставные (реберные) ямки для головок ребер. Остистые отростки их длинные и сильно наклонены книзу, вследствие чего налегают друг на друга наподобие черепиц. Размеры тел позвонков увеличиваются сверху вниз.
Поясничные позвонки самые крупные, их остистые отростки направлены прямо назад (очень массивные, но короткие). У них отсутствуют реберные ямки.
Крестцовые позвонки срастаются в одну кость -- крестец (см. рис. 10). Он имеет треугольную форму с основанием, обращенным вверх, и вершиной, обращенной вниз. Передняя, или тазовая, поверхность крестца вогнута, на ней имеется четыре пары передних крестцовых отверстий. Задняя поверхность крестца выпуклая, на ней различают выступы (гребни), образовавшиеся в результате сращения отростков позвонков, и четыре пары задних крестцовых отверстий для прохождения нервов. На месте соединения крестца с V поясничным позвонком спереди образуется мыс.
Копчик состоит из 25 (чаще всего 4) недоразвитых сросшихся копчиковых позвонков. Изогнутый вперед копчик имеет треугольную форму. Основание направлено вверх, верхушка -- вниз и вперед. Некоторые признаки позвонка сохранились только у первого позвонка. У него есть небольшое тело и два боковых копчиковых рога. Остальные позвонки мелкие и имеют округлую форму. У молодых людей они нередко соединены между собой при помощи хрящевых пластинок, у пожилых -- сращены в одну кость. Женский копчик более подвижен, чем мужской, что обусловлено способностью женщин рожать.
Количество позвонков у человека может варьировать от 32 до 35, описаны случаи наличия 37 позвонков -- вариации касаются только крестцовых и копчиковых позвонков. Позвонки связаны между собой с помощью различного вида соединений. Между телами позвонков имеются межпозвоночные диски, толщина которых в грудном отделе 34 мм, в шейном -- 5--6 мм, в поясничном -- 10--12 мм. Диск состоит из расположенного в центре студенистого ядра (остатки хорды), близкого по строению к гиалиновому хрящу. Ядро окружено фиброзным кольцом из волокнистого хряща. Благодаря такому строению диски прочные, упругие, а их соединения подвижные. В межпозвоночных дисках поясничного отдела позвоночника, который является наиболее подвижным, есть полости, в результате чего образуются межпозвоночные симфизы.
Позвоночник соединяется с черепом с помощью атлантозатылочного сустава, образованного затылочным мыщелком и суставными ямками атланта. Атлантозатылочный сустав является эллипсоидным, комбинированным, выполняет функции сгибания, разгибания и наклоны головы. Атлантоосевой сустав образуется дугой атланта и суставными поверхностями II шейного позвонка. Это одноосный цилиндрический сустав, совершающий вращательные движения головы относительно туловища. Дугоотростчатые (межпозвоночные) суставы образованы суставными отростками выше и нижележащих позвонков, являются плоскими многоосными комбинированными суставами, осуществляющими движение позвонков. Поясничнокрестцовый сустав образован суставными поверхностями V поясничного позвонка и верхними суставными отростками крестца. Сустав плоский, многоосный, комбинированный и осуществляет сгибание туловища.
Возрастные особенности позвоночника
Позвоночник в процессе индивидуального развития закладывается у 2недельного эмбриона в виде хорды, и ее остатки сохраняются у ребенка до 7летнего возраста. На 5й неделе начинает формироваться хрящевой скелет. У человека закладывается 38 позвонков. В процессе развития VIII грудной превращается в I поясничный, V поясничный -- в I крестцовый, а отдельные крестцовые и копчиковые позвонки редуцируются. Окостенение начинается на 8й неделе. Атлант и эпистрофей полностью формируются только к 35му году жизни. Крестец новорожденного состоит из 5 отдельных костей. Процесс окостенения хрящевых дисков между крестцовыми позвонками начинается в 13--15 лет и заканчивается к 23--25 годам. Копчиковые позвонки срастаются в возрасте от 12 до 25 лет, процесс идет снизу вверх.
Межпозвоночные диски у детей относительно толще, чем у взрослых. С возрастом диски теряют эластичность, студенистое ядро между позвонками уменьшается в размерах и толщина дисков становится меньше. Кроме того, у пожилых людей увеличивается кривизна грудного кифоза. В результате этих двух причин длина позвоночного столба с возрастом снижается на 3--7 см, происходит обызвествление межпозвоночных дисков и общее разрежение костного вещества (остеопороз), вследствие чего подвижность и прочность позвоночного столба уменьшаются.
Позвоночник имеет два вида изгибов: лордоз и кифоз. Лордоз обращен выпуклостью вперед (шейный, поясничный), кифоз -- выпуклостью назад (грудной, крестцовый) (см. рис. 11, в). У плода позвоночник имеет форму дуги, у новорожденного он почти прямой. Когда ребенок начинает держать голову (3 месяца), возникает шейный лордоз, садиться (6 месяцев) -- грудной кифоз. В 9--12 месяцев ребенок начинает стоять и формируется поясничный лордоз, а вместе с ним и крестцовый кифоз. Окончательное развитие изгибов позвоночника завершается к 7 годам. Эти изгибы позвоночника есть у каждого здорового человека и называются физиологическими. Они создают благоприятные условия для амортизации тела человека, прежде всего головного мозга. В результате асимметричной работы мышц и неправильной посадки у ребенка могут развиваться патологические изгибы позвоночника -- сколиозы, которые бывают боковыми и переднезадними (сутулость).
Грудная клетка
Грудная клетка образована грудиной, 12 парами ребер и 12 грудными позвонками (см. рис. 10). Грудные позвонки описаны выше (см. Позвоночник).
Грудина состоит из верхней (рукоятки), средней (тела) и нижней (мечевидного отростка) частей. На верхнем крае грудины имеется яремная вырезка, которая легко прощупывается у пожилых людей. На боковых краях расположены вырезки для ключиц и 7 пар ребер. Мечевидный отросток вырезок не имеет, ребра к нему не прикрепляются.
Ребра представляют собой изогнутые кости (см. рис. 10). Каждое ребро состоит из костной части и хряща. В ребре различают передний и задний конец. Последний имеет утолщение (головку), шейку и бугорок. В ребре различают верхний и нижний края и две поверхности -- наружную и внутреннюю. На внутренней поверхности ребра у нижнего края находится борозда. Это след прилегания нервов и сосудов. У человека 12 пар ребер. Все они своими задними концам соединяются с телами грудных позвонков. Передними концами 7 пар верхних ребер соединяются с грудиной и в связи с этим называются истинными ребрами. Нижние (8--10я) пары ребер присоединяются хрящами не к грудине, а к хрящу предыдущего ребра и называются ложными ребрами. Ребра 11--12й пары самые короткие, передние концы лежат свободно в мягких тканях -- это колеблющиеся ребра. Все ребра у человека располагаются косо, так как передние концы их лежат ниже задних.
Грудная клетка представлена соединениями грудных позвонков, ребер и грудины. Ребра сочленяются с позвонками с помощью одноосных ребернопозвоночных суставов, поднимающих и опускающих ребра. С грудиной 2--7я пары ребер соединяются с помощью одноосных суставов, поднимающих и опускающих ребра. 810я пары ребер соединяются между собой и с вышележащими ребрами одноосными межхрящевыми суставами, которые выполняют аналогичную функцию, и образуют реберную дугу.
Возрастные особенности грудной клетки
Грудная клетка у новорожденного имеет пирамидальную форму, ребра лежат почти горизонтально. С ростом грудной клетки у ребенка изменяется и ее форма. До 7 лет грудная клетка удлиненная, к 15 годам ее поперечный размер увеличивается, окончательная форма достигается к 17--20 годам. У стариков она уплощена в переднезаднем направлении, удлинена. Грудная клетка женщины меньше, короче, уже в нижнем отделе и более округлая, чем у мужчин. Форма ее может изменяться в связи с заболеваниями (при тяжелом рахите грудная клетка похожа на куриную грудь -- грудина резко выступает вперед). Занятия физкультурой и спортом способствуют ее правильному развитию.
Процессы окостенения в скелете грудной клетки начинаются на 8й неделе внутриутробного развития. Головки ребер срастаются с телом в 18--25 лет. Сначала закладывается рукоятка грудины, затем тело и мечевидный отросток. У новорожденного грудина состоит из 45 костей, соединенных прослойками хрящевой ткани. В 17--18летнем возрасте она начинает срастаться снизу вверх, а полное окостенение заканчивается в 30--35 лет. Мечевидный отросток срастается с телом грудины лишь после 30 лет. Рукоятка и тело срастаются еще позже или вообще не срастаются.
Скелет верхней конечности
Скелет верхней конечности (рис. 13) состоит из скелета плечевого пояса (ключица и лопатка) и скелета свободной верхней конечности (плечо, предплечье, кисть).
Ключица имеет изогнутую форму, напоминающую букву S, состоит из тела, грудинного и акромиального концов. Это единственная кость, соединяющая верхнюю конечность со скелетом туловища. Ключица отставляет плечевой сустав на должное расстояние от грудной клетки, обусловливая большую свободу движений конечности.
Лопатка -- плоская кость треугольной формы, на которой различают медиальный, обращенный к позвоночнику, латеральный и верхний края. На последнем находится вырезка лопатки. В лопатке выделяют верхний, нижний и латеральный углы, а также переднюю и заднюю поверхности, клювовидный и акромиальный отростки и суставную впадину. Передняя поверхность обращена к ребрам, на ней находится углубление -- подлопаточная ямка. Костный выступ на задней поверхности лопатки, называемый лопаточной остью, делит поверхность кости на два углубления -- надостную и подостную ямки. Суставная впадина служит для соединения с плечевой костью.
Плечо представлено плечевой костью -- длинной трубчатой костью, состоящей из диафиза (тело, которое внизу приобретает трехгранную форму) и двух эпифизов. На верхнем конце различают головку, сочленяющуюся с лопаткой. Головка имеет большой и малый бугорки, к которым прикрепляются мышцы. От каждого бугорка вниз отходит гребень, между гребнями видна межбугорковая борозда. Между бугорками располагается анатомическая шейка. Ниже бугорков плечевая кость несколько сужается и переходит в хирургическую шейку. В этом месте чаще всего бывают переломы. На диафизе имеются отверстия для прохождения кровеносных сосудов и нервов и шероховатость для прикрепления мышц. На нижнем конце кости с боков находятся шероховатые выступы. Это медиальный и латеральный надмыщелки, две суставные поверхности для соединения с локтевой и лучевой костями, венечная и локтевая ямки.
Предплечье представлено длинными трубчатыми локтевой и лучевой костями. Локтевая трехгранная кость располагается на предплечье с внутренней стороны. На ее верхнем конце имеются венечный (спереди) и локтевой (сзади) отростки, разделенные блоковидной вырезкой, и бугристость. На нижнем конце -- суставная поверхность для соединения с локтевой вырезкой лучевой кости и медиально расположенный шиловидный отросток. Лучевая кость имеет на верхнем конце головку, шейку и бугристость. На нижнем конце располагается суставная поверхность для соединения с костями запястья и шиловидный отросток. Диафизы обеих костей предплечья имеют трехгранную форму, острые концы костей обращены друг к другу.
Кости кисти подразделяются на кости запястья, пястья и фаланги пальцев (27 костей). Костей запястья восемь, они располагаются в два ряда по четыре кости. Верхний ряд составляют ладьевидная, полулунная, трехгранная и гороховидная (сесамовидная) кости. Нижний ряд включает две трапециевидные (большую и малую), головчатую и крючковатую кости. Кости запястья образуют костный свод, который с ладонной стороны представлен углублением -- бороздой запястья с поперечной связкой над нею. Между связкой и костями запястья располагается канал запястья, в котором проходят сухожилия мышц. В костях запястья точки окостенения появляются только после рождения: в головчатой и крючковидной на 12м году жизни, а в других -- в период с 2 до 11 лет. Пястье образовано пятью пястными костями, относящимися к коротким трубчатым костям с одним эпифизом и называющимися по порядку (первая, вторая, третья, четвертая, пятая), начиная со стороны большого пальца. В каждой пястной кости различают основание, тело и головку. Кости пальцев представляют собой небольшие, лежащие друг за другом короткие трубчатые кости с одним истинным эпифизом и носящие название фаланг. Каждый палец состоит из трех фаланг: основной, или проксимальной, средней, ногтевой, или дистальной. Исключение составляет большой палец, имеющий только две фаланги -- основную (проксимальную) и ногтевую (дистальную).
Соединения костей верхней конечности представлены самыми разнообразными суставами. Грудиноключичный сустав образован суставной поверхностью грудинного конца ключицы и вырезкой рукоятки грудины. Это плоский многоосный сустав. В нем возможны движения поднимания и опускания лопатки и ключицы. Акромиальноключичный сустав соединяет суставную поверхность акромиона и акромиальную суставную поверхность ключицы. Относится к плоским многоосным. В нем возможны движения и вращение лопатки, поднимание и опускание ее. Плечевой сустав образован головкой плечевой кости и уплощенной суставной впадиной лопатки. Это сустав шаровидный, многоосный. Он совершает сгибание и разгибание плеча. Локтевой сустав образован тремя суставами -- плечелоктевым, плечелучевым и лучелоктевым. В результате образуется сложный блоковидный одноосный сустав с функцией сгибания и разгибания предплечья. Плечелоктевой сустав (блоковидный, одноосный) осуществляет сгибание и разгибание предплечья. Плечелучевой сустав (шаровидный, многоосный) выполняет вращение лучевой кости. Лучелоктевой сустав (цилиндрический, одноосный) осуществляет вращение лучевой кости вокруг локтевой.
Лучезапястный сустав -- сложный сустав, образованный лучевой костью и проксимальной поверхностью первого ряда костей запястья. По форме суставной поверхности он эллипсовидный, сложный, двуосный. В нем происходит сгибание и разгибание кисти. Межзапястные суставы (плоские, многоосные) находятся между обращенными друг к другу поверхностями костей запястья. Запястнопястные суставы образуются между дистальными поверхностями второго ряда костей запястья и основаниями II--V костей пястья и являются плоскими, многоосными, обеспечивающими скольжение на 510°. Запястнопястный сустав большого пальца кисти (двуосный, седловидный) соединяет многоугольную кость и основание первой пястной кости. Благодаря ему двигается большой палец. Межпястные суставы находятся между прилегающими друг к другу поверхностями оснований II--V пястных костей, пястнофаланговые -- между поверхностями головок пястных и оснований проксимальных фаланг. Суставы эллипсовидные и двуосные, отвечают за сгибание и разгибание пальцев. Межфаланговые суставы располагаются между суставными поверхностями головок и оснований соседних фаланг. Они являются блоковидными и одноосными и обеспечивают сгибание и разгибание пальцев.
Скелет нижней конечности
Скелет нижней конечности (рис. 14) состоит из тазового пояса и скелета свободной нижней конечности.
Тазовый пояс образован двумя тазовыми костями.
Тазовая кость относится к плоским костям и выполняет функции движения (участвует в сочленениях с крестцом и бедром), защиты органов таза, опоры (перенесение всей тяжести вышележащей части тела на нижние конечности). Тазовая кость образована подвздошной, лонной (лобковой) и седалищной костями. На месте их сращения на тазовой кости имеется углубление -- вертлужная впадина, в которую входит головка бедренной кости. Седалищные и лобковые кости ограничивают запирательное отверстие, затянутое соединительнотканной мембраной.
Подвздошная кость состоит из тела и крыла. Край крыла называется подвздошным гребнем и заканчивается двумя выступами -- передней и задней верхними остями. Ниже этих выступов находятся соответственно передняя и задняя нижняя ости. Под задней подвздошной остью располагается седалищная вырезка. Вогнутая внутренняя поверхность крыла кости формирует подвздошную ямку, которая снизу ограничена дугообразной линией. На ягодичной поверхности имеется три шероховатые линии (передняя, задняя, нижняя), к которым прикрепляются ягодичные мышцы. Крестцовотазовая поверхность несет на себе ушковидную поверхность, сочленяющуюся с одноименной поверхностью крестца.
Лонная кость состоит из тела, верхней и нижней ветвей, соединяющихся под углом. На медиальной поверхности угла располагается симфизиальная поверхность -- лонный симфиз. На верхней ветви имеется лонный гребешок, который переходит в дугообразную линию подвздошной кости, образуя пограничную линию большого и малого таза. На расстоянии 1,52 см от симфиза гребень утолщается, образуя лонный бугорок. На границе с подвздошной костью находится подвздошнолобковое возвышение.
Седалищная кость имеет тело, участвующее в формировании вертлужной впадины. Ветвь этой кости ограничивает запирательное отверстие и образует мощный седалищный бугор, сзади которого располагается малая седалищная вырезка.
Таз образован двумя тазовыми костями, крестцом, копчиком и их соединениями. Различают большой и малый таз. Границей между ними служат дугообразные линии подвздошных костей, лонные гребешки и основание крестца. Большой таз ограничен крыльями подвздошных костей и телом V поясничного позвонка. Малый таз образован лобковыми и седалищными костями, крестцом и копчиком. В малом тазу различают верхнее отверстие (вход), полость и нижнее отверстие (выход).
В полости малого таза находятся мочевой пузырь, прямая кишка и половые органы (у женщин -- матка, маточные трубы и яичник; у мужчин -- предстательная железа, семенные пузырьки, семявыносящие протоки). Женский таз шире мужского, крылья подвздошных костей у женщины более развернуты, мыс менее выступает в полость таза, крестец шире и меньше изогнут. Мужской таз более высокий и узкий, а женский -- более широкий, низкий и емкий. Форма и размеры таза претерпевают значительные изменения в процессе постнатального развития под действием мышц и половых гормонов. Тазовые кости начинают окостеневать на 3--4м месяце внутриутробного развития, а полностью седалищная, лобковая и подвздошная кости срастаются только в 13-- 15 лет. Таз новорожденного имеет воронкообразную форму. После рождения седалищные бугры отодвигаются латерально, запирательное отверстие увеличивается. Малый таз принимает цилиндрическую форму и достигает 9,5 см в 12 лет. В 8--10 лет начинают проявляться половые различия таза, и к 13--14 годам он становится таким, как у взрослого.
Скелет свободной нижней конечности состоит из бедра, голени и стопы.
Бедренная кость -- самая длинная трубчатая кость скелета. На верхнем ее конце имеются головка, шейка и два выступа -- большой и малый вертелы. Шаровидная головка сочленяется с вертлужной впадиной тазовой кости и несет ямку для прикрепления круглой связки. Длинная шейка соединяет головку с телом кости под углом. У мужчин этот угол тупой (около 130°), у женщин -- почти прямой. Сразу под шейкой латерально располагается большой вертел, у основания которого находится вертельная ямка. С медиальной стороны виден малый вертел. Оба вертела соединены спереди межвертельной линией, сзади -- межвертельным гребнем. Тело бедренной кости цилиндрической формы, спереди его рельеф гладкий. На задней поверхности имеется шероховатая линия, в которой различают латеральную и медиальную губы. Вверху латеральная губа оканчивается ягодичной бугристостью, а медиальная переходит в гребенчатую линию. Внизу обе губы расходятся, образуя подколенную поверхность. На нижнем конце кости различают два больших выступа -- медиальный и латеральный мыщелки, которые несут на своих боковых поверхностях одноименные надмыщелки. Между ними находится углубление, называемое межмыщелковой ямкой. Надколенник является самой крупной сесамовидной костью, имеет форму треугольника с закругленными концами. Он прилегает к нижнему концу бедренной кости и находится в сухожилии четырехглавой мышцы бедра. Верхушка надколенника обращена вниз, основание -- вверх, суставная поверхность, покрытая хрящом, -- назад.
Голень состоит из большеберцовой и малоберцовой костей, относящихся к длинным трубчатым костям.
Большеберцовая кость толще малоберцовой, располагается на голени с внутренней стороны и является единственной костью из костей голени, соединяющейся с бедренной костью. На верхнем эпифизе различают медиальный и латеральный мыщелки, несущие вогнутые суставные поверхности, разделенные межмыщелковым возвышением. На латеральной поверхности мыщелка располагается малоберцовая суставная поверхность. Тело кости трехгранное по форме, острый передний край возле верхнего эпифиза переходит в выраженную бугристость большеберцовой кости. Здесь прикрепляется четырехглавая мышца бедра. Бугристость отделяет медиальную поверхность от латеральной. Дистальный эпифиз четырехугольной формы, несет на себе нижнюю суставную поверхность для сочления с таранной костью стопы. На его латеральной стороне имеется малоберцовая вырезка для соединения с малоберцовой костью. Медиальный конец оттянут книзу и образует медиальную лодыжку.
Малоберцовая кость имеет на верхнем эпифизе суставную поверхность для соединения с верхним эпифизом большеберцовой кости и заканчивается заостренной верхушкой. Посредством шейки головка переходит в тело трехгранной формы, которое заканчивается утолщенной латеральной лодыжкой. Нижняя суставная поверхность большеберцовой кости и суставные поверхности лодыжек образуют вилку, которая охватывает блок таранной кости сверху и с боков.
Кости стопы подразделяются на предплюсну, плюсну и пальцы. Кости предплюсны испытывают большую нагрузку, поэтому они массивные и прочные. Это семь коротких губчатых костей, расположенных в два ряда. В проксимальном (заднем) ряду находятся пяточная и надпяточная (таранная) кости, в дистальном (переднем) латерально располагается кубовидная кость, медиально -- ладьевидная, впереди нее -- три клиновидные (медиальная, промежуточная и латеральная). Таранная кость состоит из тела, шейки и головки. На верхней поверхности тела располагается блок с тремя суставными поверхностями, сочленяющимися с соответствующими поверхностями костей голени. На нижней поверхности кости находятся три пяточные суставные поверхности. Головка имеет овальную форму и соединяется с ладьевидной костью. Пяточная кость сочленяется с таранной костью сверху и кубовидной -- спереди и несет на себе соответствующие суставные поверхности. Кзади пяточная кость заканчивается мощным пяточным бугром. Ладьевидная кость лежит медиально. Проксимальная суставная поверхность сочленяется с головкой таранной кости, дистальная несет на себе плоские суставные поверхности для соединения с клиновидными костями. На медиальной поверхности находится бугристость. Три клиновидные кости лежат кпереди от ладьевидной кости, занимают медиальную часть предплюсны и соединяются с основаниями плюсневых костей. Медиальная клиновидная кость (наиболее крупная) соединяется с первой плюсневой костью, промежуточная -- со второй, латеральная -- с третьей. Кубовидная кость занимает латеральный край предплюсны, лежит между пяточной и четвертой и пятой плюсневыми костями, с которыми сочленяется. На подошвенной поверхности располагается ее бугристость.
Плюсна представлена пятью короткими трубчатыми костями, имеющими основание, тело и головку. Первая наиболее короткая и толстая, вторая -- самая длинная. Тела костей выпуклые в сторону тыла стопы, форма их призматическая. Своими основаниями кости плюсны сочленяются с клиновидными и кубовидной костями, а головками--с основаниями соответствующих проксимальных фаланг.
Скелет пальцев стопы образован фалангами, которые короче фаланг пальцев кисти. Пальцы стопы состоят из трех фаланг, за исключением первого пальца, имеющего две фаланги. В каждой кости различают основание, тело и головку. Дистальные фаланги имеют бугристость.
Стопа выполняет строго специализированную функцию передвижения и опоры, чем и обусловлено ее строение по типу прочной и упругой сводчатой арки с короткими пальцами. Основными особенностями стопы являются наличие свода, прочность, укрепление медиального края, укорочение пальцев, укрепление и приведение I пальца, который не противостоит остальным, и расширение его дистальной фаланги.
Соединение костей нижней конечности представлено различными видами суставов. Крестцовоподвздошный сустав образуется между ушковидными поверхностями подвздошной кости и крестца. Он плоский, многоосный, движение в нем отсутствует. Тазобедренный сустав возникает между вертлужной впадиной тазовой кости и головкой бедренной кости. По форме он шаровидный, многоосный, осуществляет сгибание, разгибание и вращение нижней конечности. Коленный сустав сложный, комплексный, двуосный. Образуют его бедренная, большеберцовые кости и надколенник. В нем возможны сгибание, разгибание и вращательные движения. Между суставными поверхностями большеберцовой и малоберцовой костей образуется многоосный малоподвижный межберцовый сустав. Голеностопный сустав сложный, одноосный, блоковидный по функции, образован суставными поверхностями большеберцовой кости и блоком таранной кости, осуществляет тыльное и подошвенное сгибание. Цилиндрические, шаровидные, плоские межплюсневые суставы возникают между костями плюсны. Суставные поверхности трех клиновидных и одной шаровидной костей участвуют в образовании плоских и малоподвижных предплюсневых суставов. Блоковидные, одноосные межфаланговые суставы располагаются между суставными поверхностями головок и оснований соседних фаланг. Эти суставы осуществляют движение II--V пальцев. Суставы верхней и нижней конечностей закладываются на 6й неделе эмбрионального развития.
Возрастные особенности скелета конечностей
Кости конечностей (кроме ключицы), как и весь скелет, в онтогенезе проходят три стадии. У новорожденных эпифизы хрящевые, их окостенение заканчивается в течение 510 лет. Сращение эпифизов с диафизами происходит после 15--18 лет, причем у девочек на 1--2 года раньше, чем у мальчиков. Процесс окостенения в костях конечностей начинается в различные сроки и имеет неодинаковую продолжительность. В ключице он начинается на 6й неделе эмбрионального развития и к моменту рождения полностью заканчивается. Предплюсна окостеневает с 3 месяцев до 5 лет. У человека наблюдается укорочение верхней конечности по сравнению с нижней. Так, отношение длин плечевой и лучевой костей к длинам бедренной и большеберцовой костей человека составляет 0,64--0,74. У новорожденных нижние конечности растут быстрее верхних. У мальчиков наиболее интенсивный рост наблюдается в 1215 лет, у девочек -- в 1314 лет.
Скелет головы, или череп, служит вместилищем головного мозга и некоторых органов чувств, а также окружает начальную часть пищеварительного и дыхательного трактов. Череп состоит из 22 костей, которые подразделяются на две группы: 8 собственно костей черепа и 14 костей лица, образующих различные его структуры (рис. 15). Череп делится на мозговой, в котором различают свод и основание, и висцеральный, или лицевой. В состав мозгового черепа входят непарные (затылочная, клиновидная, лобная, решетчатая) и парные (височные и теменные) кости. Лицевой череп также образован парными (верхняя челюсть, нижние носовые раковины, нёбные, скуловые, носовые, слезные) и непарными (сошник, нижняя челюсть и подъязычная кость) костями. Кости черепа имеют различную форму. Некоторые из них содержат внутри полости, заполненные воздухом (верхняячелюсть, решетчатая, лобная, клиновидная и височная кости). Такие полости называются воздухоносными пазухами, или синусами. Они сообщаются с носовой полостью, за исключением воздухоносных полостей височной кости, сообщающихся с носоглоткой. В связи с сильным развитием мозга свод черепа у человека очень выпуклый и закругленный. Объем черепной коробки составляет около 1500 см3.
Лобная кость непарная, участвует в образовании свода черепа. Состоит из вертикального (чешуи) и горизонтального отделов. Последний относится к органам чувств и разделяется на парную (глазничную) и непарную (носовую) части. В результате в лобной кости различают лобную чешую, глазничные и носовую части.
Лобная чешуя, как всякая покровная кость, имеет вид пластинки, выпуклой снаружи и вогнутой внутри. Она окостеневает из двух точек окостенения, заметных даже у взрослого человека в виде двух лобных бугров. Нижний край чешуи носит название надглазничного. На границе между внутренней и средней третью этого края имеется надглазничная вырезка, место прохождения одноименных артерий и нерва. Выше надглазничного края располагаются возвышения в виде надбровных дуг, которые по средней линии переходят в площадку -- глабеллу. Наружный конец надглазничного края вытягивается в скуловой отросток. От этого отростка кверху идет хорошо заметная височная линия, ограничивающая височную поверхность чешуи. На внутренней поверхности по средней линии проходит борозда, которая внизу переходит в лобный гребень. Твердая мозговая оболочка прикрепляется к гребню, а паутинная оболочка -- около средней линии.
Глазничные части представляют собой горизонтальные пластинки, которые своей нижней вогнутой частью обращены в глазницу, верхней -- в полость черепа, а задним краем соединяются с клиновидной костью. На верхней поверхности пластинки имеются следы мозга. Нижняя поверхность образует верхнюю стенку глазницы и несет на себе следы вспомогательных образований глаза. У скулового отростка есть ямка слезной железы. Около надглазничной вырезки находится шип для прикрепления мышц глаза.
Носовая часть занимает переднюю часть решетчатой вырезки по средней линии. Здесь заметен гребешок, который заканчивается острым отростком, участвующим в образовании носовой перегородки. По сторонам гребешка находятся ямки, служащие стенкой для решетчатой кости. Кпереди от них имеется отверстие, ведущее в лобную пазуху.
Решетчатая кость непарная, располагается центрально между костями лица, соприкасаясь с большинством из них. Участвует в образовании носа и глазниц. Она построена из тонких костных пластинок, окружающих воздухоносные полости. Костные пластинки располагаются в виде буквы Т, у которой вертикальную линию составляет перпендикулярная пластинка, а горизонтальную -- решетчатая пластинка. От последней по сторонам свисают решетчатые лабиринты. Решетчатая пластинка имеет прямоугольную форму и пронизана, как решето, мелкими отверстиями, через которые проходят веточки обонятельного нерва (около 30). По ее средней линии возвышается петушиный гребень, являющийся местом прикрепления твердой оболочки головного мозга. Перпендикулярная пластинка является частью носовой перегородки. Решетчатые лабиринты представляют собой парный комплекс костных воздухоносных ячеек, прикрытых снаружи тонкой глазничной пластинкой, которая образует медиальную стенку глазницы. Эта пластинка верхним краем соединяется с глазничной частью лобной кости, спереди -- со слезной косточкой, сзади -- с нёбной костью, снизу -- с верхней челюстью. На медиальной стороне лабиринтов располагаются две (иногда три) носовые раковины. Они похожи на изогнутые костные пластинки, благодаря чему поверхность слизистой оболочки носа, покрывающей их, увеличивается.
Теменная кость парная, образует среднюю часть свода черепа. Это типичная покровная кость, выполняющая защитную функцию. В связи с этим она имеет сравнительно простое строение в виде четырехугольной пластинки, выпуклой снаружи и вогнутой изнутри. Четыре ее края служат для соединения с соседними костями: передний -- с лобной, задний -- с затылочной, медиальный -- с одноименной костью, латеральный -- с чешуей височной кости. Первые три края зазубрены, а последний приспособлен для образования чешуйчатого шва. Рельеф теменной кости обусловлен прикреплением мышц и фасций. В центре ее выступает теменной бугор, ниже которого идут изогнутые височные линии для прикрепления височной фасции и мышцы. Рельеф внутренней вогнутой поверхности обусловлен прилеганием мозга и прикреплением твердой мозговой оболочки. Сосуды оболочки как бы отпечатались в виде ветвящихся бороздок почти на всей внутренней поверхности.
Затылочная кость непарная, образует заднюю и нижнюю стенки черепной коробки, участвуя одновременно в образовании свода и основания черепа. Состоит из базилярной части, боковых латеральных частей и затылочной чешуи. Затылочная чешуя является покровной костью, выпуклой снаружи и вогнутой изнутри. Наружный рельеф обусловлен прикреплением мышц и связок. В центре наружной поверхности находится затылочный выступ. Сбоку от него на каждой стороне просматривается изогнутая линия, называемая верхней выйной линией. Немного выше встречается менее заметная наивысшая выйная линия. От затылочного выступа вниз до заднего края большого затылочного отверстия по средней линии идет наружный затылочный гребень. От середины гребня в стороны расходятся нижние выйные линии. Рельеф внутренней поверхности обусловлен формой мозга и прикреплением его оболочек, вследствие чего эта поверхность разделяется двумя перекрещивающими под прямым углом гребнями на четыре ямки. Они образуют крестообразное возвышение, а место их перекреста представляет собой внутренний затылочный выступ. Нижняя половина продольного гребня более острая, верхняя и обе половины поперечного снабжены хорошо выраженными бороздами.
Подобные документы
Строение черепа как скелета головы. Соединение костей черепа. Истинный синхондроз. Возрастные особенности формирования черепа. Строение черепа плода и новорожденного, старческие изменения. Роднички в младенческом возрасте. Половое отличие черепа.
презентация , добавлен 17.04.2016
Возрастные особенности скелета туловища: формирование черепа новорождённого, позвонков, рёбер и грудины, скелета верхних и нижних конечностей. Особенности роста и физического развития ребёнка. Инволютивные процессы в костной ткани вследствие старения.
контрольная работа , добавлен 14.09.2015
Формирование скелета и его возрастные особенности. Череп новорожденного и его особенности. Виды непрерывных соединений костей. Хрящевые синартрозы, длительность их существования. Точки окостенения на рентгенограммах костей людей различного возраста.
презентация , добавлен 21.05.2014
Специфические признаки строения и функциональные особенности скелета конечностей у человека, его видоизменение в процессе эволюции и обоснование формы. Развитие и возрастные изменения скелета конечностей, отличия данных процессов у женщин и мужчин.
реферат , добавлен 08.05.2011
Особенности развития костей черепа. Строение жевательного аппарата. Функции височной кости и ее основные элементы. Особенности строения черепа у новорожденных. Классификация родничков и их характеристика. Обзор затылочной, теменной и лобной костей.
презентация , добавлен 20.11.2011
Скелет и его возрастные особенности, этапы развития, структура и особенности. Череп новорожденного, роднички и специфика их строения. Сущность и виды синартроза. Хрящевые синартрозы трубчатых костей, их профилактика и лечение. Рентгеноанатомия костей.
контрольная работа , добавлен 28.05.2015
Роднички в черепе новорожденных - окостеневшие участки, расположенные в местах образования будущих швов. Возрастные особенности развития костей, их химический состав, развитие, строение и соединения - синартрозы и диртрозы. Классификация швов черепа.
презентация , добавлен 21.05.2014
Рост и развитие ребенка на этапе дошкольного возраста от 3 до 6-7 лет. Возрастные особенности соединений костей, позвоночника, грудной клетки, черепа, скелета конечностей. Акселерация развития и факторы онтогенеза. Расчет показателя крепости телосложения.
курсовая работа , добавлен 18.01.2011
Описание строения мозгового и лицевого отдела черепа человека. Природа неповторимости и индивидуального строения черепа человека. Асимметрия и половые особенности строения черепов. Анатомические различия возрастной структуры черепа, нормы и отклонения.
презентация , добавлен 20.10.2014
Ориентация костей мозгового и лицевого черепа, грудной клетки, верхних и нижних конечностей, тазовой кости. Установление принадлежности парных костей к правой или левой половине скелета. Умение правильно определять принадлежность костей в медицине.
Скелет (с греч. - высохший) - это комплекс костей различной формы и величины. В состав скелета входит 206 костей, из них 85 парных и 36 непарных. Масса скелета составляет 20 % массы тела. В скелете человека различают отделы: скелет головы, туловища и конечностей (рис. 13).
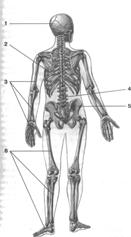
Рис. 13. Скелет человека: А - вид спереди; Б - вид сзади.
1 - череп; 2 - грудная клетка; 3 - кости верхней конечности; 4 - позвоночный столб; 5 - тазовая кость; 6 - кости нижних конечностей
Скелет выполняет следующие функции: 1) опорная, 2) защита от механических повреждений мозга и внутренних органов, 3) участие в осуществлении движений, 4) депо минеральных солей.
Скелет головы включает мозговой и лицевой череп. Мозговой череп образуют кости: парные - теменные и височные- и непарные - затылочная, клиновидная, лобная, решетчатая. Лицевой череп образован верхнечелюстными, носовыми, слезными, скуловыми, небными, нижними носовыми раковинами, сошником, нижней челюстью и подъязычной костями. В черепе имеется только одна подвижно-соединительная кость - нижняя челюсть. В лобной, височной, клиновидной и верхнечелюстных костях заполненные воздухом имеются пазухи, открывающиеся в носовую полость и таким образом соединяющиеся с внешней средой.
Череп начинает дифференцироваться на втором месяце внутриутробной жизни. К моменту рождения ядра окостенения имеются во всех костях черепа, но их разрастание и срастание происходит в постнатальном периоде. У новорожденного объем мозгового черепа в восемь раз больше лицевого, а у взрослого - только в 2-2,5, раза. В два года отношение лицо череп равно 1:6, в 5 лет - 1:4, в 10 лет - 1:3. Меньшая величина лицевого черепа у новорожденных зависит от недоразвития лицевых, главным образом челюстных, костей. С ростом зубов эти соотношения приближаются к соотношению их у взрослого. У новорожденного между костями черепа имеются пространства размером около
3 мм, заполненные соединительной тканью. Их называют швами. В процессе постнатального развития ширина швов уменьшается, так что соединительно-тканная прослойка становится едва различимой. После
30 лет происходит окостенение швов. Углы костей черепа не окостеневают к моменту рождения, и места их соединения также заполняет соединительная ткань. Эти участки называют родничками. Различают передний, задний и боковые роднички. Передний, лобный родничок расположен между лобной и теменными костями, его размер составляет 2,5-5 см. Он прогрессивно уменьшается к шести месяцам постнатального развития и полностью закрывается к 1,5-2 годам. Задний, затылочный родничок находится между затылочной и теменными костями, он имеет размер до 1 см. Обычно он уже закрыт к моменту рождения, но иногда сохраняется до 4-8 недель. Боковой передний родничок помещается в месте схождения лобной, теменной и височной костей, а боковой задний - между затылочной и височной костями. Их закрытие происходит либо во внутриутробном периоде развития, либо в первые недели после рождения. При рахите закрытие родничков происходит в более поздние сроки.
У новорожденного кости черепа очень тонкие, их толщина в восемь раз меньше, чем у взрослого. Однако благодаря интенсивному процессу костеобразования уже на первом году жизни толщина стенок увеличивается в три раза. Довольно быстро изменяется объем черепа: у новорожденного он составляет 1/3, в 6 месяцев - 1/2, а к 2 годам - 2/3 объема черепа взрослого. С 10-12 лет величина его меняется мало.
Скелет туловища состоит из позвоночника и грудной клетки. Позвоночник включает 33-34 позвонка: 7 шейных, 12 грудных, 5 поясничных, 5 сросшихся крестцовых и 4-5 сросшихся копчиковых. Соответственно выделяют шейный, грудной, поясничный, крестцовый и копчиковый отделы позвоночника.
Каждый позвонок состоит из тела, дуги и отростков. Различают непарный остистый отросток, парные поперечные, верхние и нижние суставные отростки, отходящие от дуги. Между задней поверхностью тела позвонка и его дугой находится позвоночное отверстие. Позвоночные отверстия всех позвонков образуют позвоночный канал, в котором расположен спинной мозг. На верхней и нижней границе дуги и тела позвонка находятся вырезки. Выше- и нижележащие вырезки формируют межпозвоночные отверстия, в которых помещаются спинальные ганглии. Позвонки разных отделов позвоночника имеют некоторые отличия. Так, первый шейный позвонок, называемый атлантом, имеет форму несколько вытянутого кольца. На его передней поверхности находится суставная ямка для сочленения со вторым позвонком. Второй позвонок - эпистрофей - имеет зубовидный отросток, с помощью которого осуществляется сочленение с первым позвонком. Вокруг зубовидного отростка осуществляется вращение атланта вместе с черепом.
Грудная клетка образуется грудиной и 12 парами ребер. Ребро - изогнутая пластинка имеет головку, шейку и бугорок. Головкой и бугорком ребра сочленяются с грудными позвонками. Передние концы ребер хрящевые. Ребра с I по VII сочленяются с грудиной называются истинными, с VIII по X присоединяются к вышележащему ребру называются ложными, концы XI и XII пар ребер находятся в мышцах живота называются колеблющимися.
Грудина состоит из рукоятки, тела и мечевидного отростка. Рукоятка соединяется с ключицей и I парой ребер, II-VII пары ребер сочленяются с телом грудины.
Позвонки, формирующие позвоночный столб, развиваются как вторичные кости на втором месяце внутриутробного развития. Процесс окостенения позвоночного столба происходит в строго определенном порядке. Очаги окостенения сначала появляются в грудных позвонках, и затем окостенение распространяется по направлению к шейному отделу и копчиковому.
Позвоночный столб новорожденного имеет только небольшой крестцовый изгиб. Первым появляется шейный изгиб в возрасте 2,5-3 месяцев, когда ребенок начинает держать головку. Изгиб, направленный выпуклостью вперед, называют лордозом. Следовательно, первым появляется шейный лордоз. В возрасте около 6 месяцев, когда ребенок начинает сидеть, возникает изгиб в грудном отделе, направленный выпуклостью назад. Такие изгибы, направленные выпуклостью назад, называют кифозами. К моменту начала ходьбы формируется поясничный лордоз. Это сопровождается изменением положения центра тяжести, что предотвращает падение тела при переходе к вертикальному положению. Таким образом, к году имеются уже все изгибы позвоночника. Сначала образовавшиеся изгибы не фиксированы и исчезают при расслаблении мускулатуры. Фиксация изгибов в шейном и грудном отделах позвоночника происходит в 6-7 лет, а в поясничном - к 12 годам.
Окостенение грудины начинается во внутриутробном периоде развития и первые ядра окостенения появляются в рукоятке и теле. В мечевидном отростке ядро окостенения возникает лишь в 6-12 лет. Полное срастание всех костных участков грудины заканчивается после 25 лет.
Окостенение хрящевых ребер начинается на 6-8 неделе внутриутробного развития и заканчивается в 20-25 лет.
Скелет конечности состоит из скелета свободной конечности и скелета пояса.
Пояс верхних конечностей включает в себя парные кости лопатки и ключицы. Лопатка имеет ось, которая заканчивается плечевым отростком - акромионом. Он образует сустав с ключицей. На одном из углов лопатки имеется суставная впадина для сочленения с головкой плечевой кости.
Скелет свободной верхней конечности состоит из плечевой кости, костей предплечья и кисти. Плечевая кость сочленяется своей головкой с лопаткой, а в нижней своей части образует локтевой сустав с костями предплечья: локтевой, расположенной по линии мизинца, и лучевой - по линии большого пальца. Нижний конец лучевой кости образует лучезапястный сустав с тремя костями верхнего ряда запястья. Кисть образуют кости запястья, пястья и фалангов пальцев. Запястье состоит из восьми костей, расположенных в два ряда. Пясть образует пять трубчатых костей. Скелет пальцев состоит из фаланг: второй-пятый пальцы имеют по три фаланги, а первый палец - две.
Пояс нижних конечностей образуют парные тазовые кости и крестец. Каждая тазовая кость состоит из подвздошной, седалищной и лонной. В месте их схождения образуется вертлужная впадина, куда входит головка бедра, формируя тазобедренный сустав. На поверхности подвздошной кости имеется, суставная поверхность для сочленения с крестцом. Правая и левая лонные кости соединяются спереди, образуя полусустав.
Скелет свободной нижней конечности состоит из бедра, голени и стопы. Бедренная кость в нижнем эпифизе имеет латеральный и медиальный мыщелки. Мыщелки снабжены суставными поверхностями, с которыми сочленяются надколенник и большеберцовая кость, образуя коленный сустав. Скелет голени состоит из большеберцовой и малоберцовой костей. В верхнем конце большеберцовой кости имеются два мыщелка, сочленяющиеся с мыщелками бедра. Ниже и снаружи бокового мыщелка большеберцовой кости расположена суставная площадка для сочленения с малоберцовой костью. Нижний конец большеберцовой кости соединяется с таранной костью, которая на наружной своей стороне имеет суставную поверхность для соединения с поверхностью малоберцовой кости. Нижние концы малоберцовой и большеберцовой костей срастаются неподвижно, между ними и таранной костью формируется голеностопный сустав.
Стопа состоит из предплюсны, плюсны и фаланг пальцев. Кости предплюсны расположены в два ряда. Верхний ряд включает таранную и пяточную кости, нижний - первую, вторую, третью клиновидные и кубовидную. Между этими двумя рядами расположена ладьевидная кость. Таким образом, всего предплюсна включает семь костей. Плюсна содержит пять трубчатых костей. Скелет первого пальца состоит из двух фаланг, а второго-пятого - из трех.
Все кости пояса верхних конечностей, за исключением ключицы, проходят хрящевую стадию развития. Процесс окостенения, начавшись на шестой неделе внутриутробного развития, заканчивается к 25 годам. В большинстве костей свободных верхних конечностей окостенение начинается в первые 2-3 месяца эмбрионального развития и заканчивается к 16-25 годам.
Почти во всех костях пояса нижних конечностей первичные ядра окостенения появляются в эмбриональном периоде развития. Лишь в костях предплюсны (ладьевидной, кубовидной и клиновидных) они образуются в период от трех месяцев после рождения до пяти лет. Таз у новорожденного имеет форму воронки и состоит из отдельных, несросшихся костей. Ядра окостенения в подвздошной, седалищной и лобковой костях появляются в период от 3,5 до 4,5 месяцев внутриутробного развития. Срастание всех трех костей таза происходит в 14-16 лет, а полное окостенение заканчивается только к 25 годам. В постнатальном периоде происходит изменение формы и размера таза: под влиянием давления, оказываемого массой тела и органами брюшной полости, под воздействием мышц, в результате давления головки бедренной кости, под влиянием половых гормонов и т. д. В результате этих воздействий увеличивается переднезадний диаметр таза (с 2,7 см у новорожденного до 8,5 см в 6 лет и 9,5 см в 12 лет), возрастает его поперечный размер, который в 13-14 лет становится таким же, как и у взрослых. После девяти лет отмечается разница в форме таза у мальчиков и девочек: у мальчиков таз более высокий и более узкий, чем у девочек. Таким образом, не только в дошкольном возрасте, но и в школьном рост и развитие скелета далеко еще не закончены.
6.4. Строение, функции, классификация и возрастные
особенности мышц
Скелетные мышцы активно участвуют в организации движения. Любая двигательная реакция организма осуществляется при участии мышц, которые, превращая скелет в систему рычагов, способствуют перемещению тела в пространстве. Помимо этого мышцы удерживают положение тела и его частей в пространстве, выполняют жевательные, глотательные и дыхательные движения, участвуют в артикуляции речи и мимике и вырабатывают тепло.
Во всех мышцах различают сухожильную головку - начало мышцы, брюшко, состоящее из мышечных волокон, и конец мышцы, называемый сухожилием. Обычно мышца прикрепляется к двум или нескольким костям, образующим сустав, что позволяет ей при сокращении производить то или иное движение в данном суставе. Существуют мышцы, у которых между прикреплением ее начала и конца имеется несколько суставов. При таком характере прикрепления мышцы ее сокращение вызывает одновременное движение во всех этих суставах.
Мышцы могут быть простыми и сложными. В сложных мышцах в отличие от простых брюшко образуется несколькими головками, которые, начинаясь от разных костных точек, затем сливаются вместе (двуглавая, трехглавая и четырехглавая). Подобно этому, сухожилие мышцы может делиться на несколько частей и прикрепляться к разным костям. Местом прикрепления мышц, помимо костей, могут быть кожа, глазное яблоко и др.
Поверхность мышцы покрыта фасцией, образованной плотной соединительной тканью. В местах соприкосновения двух сухожилий или сухожилия и кости образуются соединительно-тканные синовиальные сумки, в которых имеется небольшое количество жидкости, уменьшающей трение трущихся поверхностей.
Мышцы классифицируются по их форме и функции. В зависимости от формы мышцы делят на широкие (мышцы туловища и поясов свободных конечностей), длинные (мышцы свободных конечностей), короткие (между позвонками), круговые (вокруг отверстий тела).
По функции различают мышцы сгибатели, разгибатели, приводящие, отводящие, вращающие.
Рис. 14. Мышцы человека:
А - спереди: 1 - надчерепная мышца; 2 - височная; 3 - круговая мышца
глаза; 4 - круговая мышца рта; 5 - собственно-жевательная;
6 - грудино-ключично-сосцевидная; 7 - дельтовидная; 8 - большая грудная;
9 - зубчатая; 10 - двуглавая; 11 - трехглавая; 12 - сгибатели кисти
и пальцев; 13 - косая мышца живота; 14 - прямая мышца живота;
15 - портняжная; 16 - четырехглавая мышца бедра; 17 - передняя
большеберцовая мышца; 18 - икроножная;
Б - сзади: 1 - височная; 2 - затылочная надчерепная;
3 - грудино-ключично-сосцевидная; 4 - трапециевидная; 5 - дельтовидная;
6 - двуглавая; 7 - трехглавая; 8 - широчайшая мышца спины;
9 - разгибатели кисти и пальцев; 10 - большая ягодичная;
11 - двуглавая бедра; 12 - полусухожильная; 13 - икроножная;
14 - ахиллово сухожилие
В длинных мышцах волокна могут иметь: 1) параллельное расположение, ориентированное вдоль длинной оси мышц; 2) параллельное расположение по отношению друг к другу и косое относительно длинной оси брюшка; 3) косое расположение по отношению друг к другу и к длинной оси брюшка. Соответственно расположению волокон различают мышцы веретенообразные, полуперистые и перистые. Полуперистые и перистые мышцы имеют волокна более короткие, чем веретенообразные, поэтому размах движений при их сокращении меньше. В широких мышцах волокна могут располагаться параллельно (ромбовидные мышцы), радиально и веерообразно (большая грудная мышца). Мышцы, в которых волокна расположены радиально, могут сокращаться и в целом, и отдельными своими частями в направлениях, пересекающих различные оси движения в суставе. Поэтому они находятся в основном в области шаровидных суставов, отличающихся большой подвижностью.
В зависимости от места расположения мышц их делят на мышцы головы, шеи, туловища (груди, живота, спины), мышцы верхних, нижних конечностей (рис. 14).
Структурной единицей скелетных мышц является поперечно-полосатое мышечное волокно - сократительное многоядерное образование. Диаметр волокна колеблется от 12 до 70 мкм, а длина может достигать нескольких сантиметров. Снаружи поперечно-полосатое мышечное волокно покрыто оболочкой - сарколеммой. Внутри волокна находятся все обычные для клетки компоненты: цитоплазма, которая в мышечном волокне называется саркоплазмой, митохондрии, саркоплазматический ретикулум и т. д. В поперечно-полосатом мышечном волокне может быть более ста ядер. Специфические структуры представлены в мышечном волокне миофибриллами - тонкими нитями, которые тянутся от одного конца мышечного волокна к другому. Диаметр миофибриллы составляет 0,5-2 мкм. Каждая миофибрилла состоит из очень тонких волоконец- протофибрилл - различной длины и толщины. Протофибриллы имеют характерное упорядоченное расположение. Вдоль всей миофибриллы на расстоянии 2-3 мкм друг от друга расположены полоски, обозначаемые буквой Z. Участок миофибриллы между двумя соседними полосками называют саркомером. Следовательно, вся миофибрилла состоит из повторяющихся саркомеров. Различают толстые и тонкие протофибриллы. Толстые протофибриллы состоят из белка миозина, а тонкие - актина и тропомиозина. Актин составляет 20 % от общего количества структурных белков мышц, он лишен ферментативных свойств. На долю миозина приходится 60 % белка мышц. Миозин обладает способностью расщеплять АТФ. Участки толстых миофибрилл обозначают диском А, который обладает двояким лучепреломлением, называется анизотропным и выглядит более темным. Участок тонких миофибрилл обозначается как диск И, не обладает двояким лучепреломлением называется изотропным и выглядит более светлым. Чередование в миофибриллах темных и светлых дисков придает мышечному волокну поперечную исчерченность.
Изменения макро- и микроструктуры скелетных мышц происходят во все возрастные периоды. Формирование скелетных мышц начинается на очень ранних этапах развития. На восьмой неделе внутриутробного развития различимы уже все мышцы, а к 10-й неделе развиваются их сухожилия. Первыми дифференцируются волокна мышц языка, губ, межреберных мышц, мышц спины и диафрагмы. Затем - мышцы верхней конечности и в последнюю очередь - мышцы нижней конечности.
У новорожденных масса мышц составляет 23,3 % (у взрослых - 44,2 %) от массы всего тела. В целом масса мышц за весь период развития увеличивается примерно на 21 %. К восьми годам масса мышц по отношению к массе всего тела становится равной 27,2 %, к периоду полового созревания-32,6 %, а в 17-18 лет - 44,2 %. Масса мышц-разгибателей увеличивается интенсивнее, чем сгибателей, так как к моменту рождения сгибатели, обусловливающие в период внутриутробного развития характерную позу плода, уже значительно развиты. Разгибатели, обеспечивающие вертикальное положение тела, интенсивно созревают после рождения ребенка. Мышцы, которые обусловливают большой размах движения, интенсивно растут в длину, а мышцы, функция которых требует сокращений большой силы, увеличиваются в диаметре. С возрастом происходит увеличение длины сухожилия и
к 12-14 годам отношение длины сухожилия и брюшка мышцы становится таким же, как и у взрослых.
Рост мышц в длину может продолжаться до 23-25 лет. Он осуществляется за счет зоны роста, расположенной на границе мышечной и сухожильной частей. В зоне роста имеется скопление ядер, число которых с возрастом уменьшается, причем особенно значительно после семи лет. К 15-18 годам зона роста уменьшается в три раза. К 15-16 годам заканчивается формирование сарколеммы, когда ее волокна приобретают определенную ориентацию; они направлены перпендикулярно к продольной оси мышечного волокна. Развитие в постнатальном онтогенезе соединительной ткани мышц характеризуется уменьшением числа клеток, приходящихся на единицу площади, и увеличением числа волокон. Диаметр мышечных волокон увеличивается до 35 лет. Наиболее интенсивный рост волокон отмечается в период полового созревания. Так, в первые шесть месяцев жизни диаметр волокон двуглавой мышцы плеча составляет 17-19 мкм, в 2-3 года - 20-22 мкм, в 9-12 лет -
20-25 мкм, а у взрослых - 41-58 мкм.
С возрастом растет число миофибрилл за счет их продольного расщепления. У новорожденного в каждом мышечном волокне содержится 50-120 миофибрилл, в полтора года их число становится в два раза большим, в 3-4 года оно увеличивается в 5-6 раз, к семи годам -
в 15-20 раз.
В процессе созревания скелетной мускулатуры меняется форма и количество ядер, приходящихся на единицу площади. К трем годам количество ядер уменьшается по сравнению с их числом у новорожденных примерно в два раза, к пяти годам в 2,5 раза и к семи годам -
в 3-4 раза. Ядра из овальных принимают палочковидную форму, в которой длина превышает поперечник в 4 раза. По мере развития мышц ядра все более перемещаются к периферии. Расположение ядер и их число, характерное для взрослых, отмечается уже в возрасте 7-10 лет.
Развитие двигательных нервных окончаний происходит особенно интенсивно в первые месяцы после рождения. Но только к 11-13 годам полностью заканчивается их структурное оформление.
С возрастом увеличивается мышечная сила за счет роста диаметра мышечных волокон и их числа. Для разных мышц наибольшая величина их силы отмечается в разном возрасте. Большинство мышц верхней конечности и шеи достигает наибольшей силы к 20-30 годам. В то же время сила мышц, разгибающих туловище, становится максимальной к 16 годам. Разница между силами мышц-сгибателей и мышц-разгибателей увеличивается с возрастом.
Характеристикой функционального созревания мышц служит мышечная выносливость. В дошкольном и младшем школьном возрасте происходит наибольшее по сравнению с другими возрастами увеличение выносливости. Однако даже в 16-19 лет ее величина составляет лишь 85 % от выносливости взрослого. Чем меньше возраст, тем меньшее время может сохраняться одновременное возбуждение волокон мышцы и тем быстрее в ней наступает утомление.
Морфологическое и функциональное созревание опорно-двигатель-ного аппарата зависит от очень многих факторов: наследственных, условий жизни, питания, двигательной активности. Правильно организованные занятия физической культурой и спортом способствуют формированию как костной, так и мышечной системы. Под влиянием этих занятий увеличивается диаметр мышечных волокон, растет их число, более совершенными становятся координационные отношения между мышцами-антагонистами. Однако следует помнить, что мышечная деятельность вызывает у детей по сравнению со взрослыми значительно большие изменения в деятельности всех органов, что требует дифференцированного подхода к организации всякого рода занятий физкультурой с детьми различного возраста.
Закладка скелета происходит на 3-й неделе эмбрионального развития: первоначально как соединительнотканное образование, а в середине 2-го месяца развития происходит замещение ее хрящевой, после чего начинается постепенное разрушение хряща и образование вместо него костной ткани. Окостенение скелета не завершается к моменту рождения, поэтому у новорожденного ребенка в скелете содержится много хрящевой ткани.
Сама костная ткань значительно отличается по химическому составу от ткани взрослого человека. В ней содержится много органических веществ, она не обладает прочностью и легко искривляется под влиянием неблагоприятных внешних воздействий.
Молодые кости растут в длину за счет хрящей, расположенных между их концами и телом. К моменту окончания роста костей хрящи замещаются костной тканью. За период роста в костях ребенка количество воды сокращается, а количество минеральных веществ увеличивается. Содержание органических веществ при этом уменьшается. Развитие скелета у мужчин заканчивается к 20-24 годам. При этом прекращается рост костей в длину, а их хрящевые части заменяются костной тканью. Развитие скелета у женщин заканчивается к 18-21 году.
Позвоночный столб. Рост позвоночного столба наиболее интенсивно происходит в первые 2 года жизни. В течение первых полутора лет жизни рост различных отделов позвоночника относительно равномерен. Начиная с 1,5 до 3 лет замедляется рост шейных и верхнегрудных позвонков и быстрее начинает увеличиваться рост поясничного отдела, что характерно для всего периода роста позвоночника. Усиление темпов роста позвоночника отмечается в 7-9 лет и в период полового созревания, после завершения которого прибавка в росте позвоночника очень невелика.
Структура тканей позвоночного столба существенно изменяется с возрастом. Окостенение, начинающееся еще во внутриутробном периоде, продолжается в течение всего детского возраста. До 14 лет окостеневают только средние части позвонков. В период полового созревания появляются новые точки окостенения в виде пластинок, которые сливаются с телом позвонка после 20 лет. Процесс окостенения отдельных позвонков завершается с окончанием ростовых процессов – к 21-23 годам.
Кривизна позвоночника формируется в процессе индивидуального развития ребенка. В самом раннем возрасте, когда ребенок начинает держать голову, появляется шейный изгиб, направленный выпуклостью вперед (лордоз). К 6 месяцам, когда ребенок начинает сидеть, образуется грудной изгиб с выпуклостью назад (кифоз). Когда ребенок начинает стоять и ходить, образуется поясничный лордоз.
К году имеются уже все изгибы позвоночника. Но образовавшиеся изгибы не фиксированы и исчезают при расслаблении мускулатуры. К 7 годам уже имеются четко выраженные шейный и грудной изгибы, фиксация поясничного изгиба происходит позже – в 12-14 лет. Нарушения кривизны позвоночного столба, которые могут возникнуть в результате неправильной посадки ребенка за столом и партой, приводят к неблагоприятным последствиям в его здоровье.
Грудная клетка. Форма грудной клетки существенно изменяется с возрастом. В грудном возрасте она как бы сжата с боков, ее переднезадний размер больше поперечного (коническая форма). У взрослого же преобладает поперечный размер. На протяжении первого года жизни постепенно уменьшается угол ребер по отношению к позвоночнику. Соответственно изменению грудной клетки увеличивается объем легких. Изменение положения ребер способствует увеличению движений грудной клетки и позволяет эффективнее осуществлять дыхательные движения. Коническая форма грудной клетки сохраняется до 3-4 лет. К 6 годам устанавливаются свойственные взрослому относительные величины верхней и нижней части грудной клетки, резко увеличивается наклон ребер. К 12-13 годам грудная клетка приобретает ту же форму, что у взрослого. На форму грудной клетки влияют физические упражнения и посадка.
Скелет конечностей. Ключицы относятся к стабильным костям, мало изменяющимся в онтогенезе. Лопатки окостеневают в постнатальном онтогенезе после 16-18 лет. Окостенение свободных конечностей начинается с раннего детства и заканчивается в 18-20 лет, а иногда и позже.
Кости запястья у новорожденного только намечаются и становятся ясно видимыми к 7 годам. С 10-12 лет появляются половые отличия процессов окостенения. У мальчиков они опаздывают на 1 год. Окостенение фаланг пальцев завершается к 11 годам, а запястья в 12 лет. Умеренные и доступные движения способствуют развитию кисти. Игра на музыкальных инструментах с раннего возраста задерживает процесс окостенения фаланг пальцев, что приводит к их удлинению («пальцы музыканта»).
У новорожденного каждая тазовая кость состоит из трех костей (подвздошной, лобковой и седалищной), сращение которых начинается с 5-6лет и завершается к 17-18 годам. В подростковом возрасте происходит постепенное срастание крестцовых позвонков в единую кость – крестец. После 9 лет отмечаются различия в форме таза у мальчиков и девочек: у мальчиков таз более высокий и узкий, чем у девочек.
Стопа человека образует свод, который опирается на пяточную кость и на передние концы костей плюсны. Свод действует как пружина, смягчая толчки тела при ходьбе. У новорожденного ребенка сводчатость стопы не выражена, она формируется позже, когда ребенок начинает ходить.
Череп. У новорожденного черепные кости соединены друг с другом мягкой соединительнотканной перепонкой. Это – роднички. Роднички располагаются по углам обеих теменных костей; различают непарные лобный и затылочный и парные передние боковые и задние боковые роднички. Благодаря родничкам кости крыши черепа могут заходить своими краями друг на друга. Это имеет большое значение при прохождении головки плода по родовым путям. Малые роднички зарастают к 2-3 месяцам, а наибольший – лобный – легко прощупывается и зарастает лишь к полутора годам. У детей в раннем возрасте мозговая часть черепа более развита, чем лицевая. Наиболее сильно кости черепа растут в течение первого года жизни. С возрастом, особенно с 13-14 лет, лицевой отдел растет более энергично и начинает преобладать над мозговым. У новорожденного объем мозгового отдела черепа в 6 раз больше лицевого, а у взрослого в 2-2,5 раза.
Рост головы наблюдается на всех этапах развития ребенка, наиболее интенсивно он происходит в период полового созревания. С возрастом существенно изменяется соотношение между высотой головы и ростом. Это соотношение используется как один из нормативных показателей, характеризующих возраст ребенка.
Развитие мышечной системы
Развитие мускулатуры начинается на 3-й неделе. Начало почти всем поперечно-полосатым мышцам дают миотомы. У 4-х недельного эмбриона миотомы состоят из одноядерных округлых клеток, позднее – из веретенообразных клеток, миобластов. Они интенсивно размножаются и мигрируют в прилегающие области, в том числе в зачатки конечностей. В возрасте 5-ти недель в миобластах начинается синтез мышечных белков – миозина, актина и др., из которых образуются сократительные нити – миофиламенты.
На 5-10-й неделе образуются многоядерные миотрубки. В них усиливается формирование миофиламентов, а затем и миофибрилл. В дальнейшем (20 недель) миотрубки превращаются в мышечные волокна. Миофибриллы заполняют их внутреннее пространство, а ядра оттесняются под сарколемму. Сокращение регистрируется после формирования миофибрилл (5 неделя) и отчетливо проявляются на 10-15 неделях. Сокращение мышц в данный период способствует правильному формированию скелета. Двигательная активность плода проявляется либо в кратковременных толчках, либо в мощных разгибательных движениях, вовлекающих в работу все группы мышц.
Развитие мышечных волокон происходит не одновременно. У плода мышечные волокна в первую очередь образуются в языке, губах, диафрагме, межреберных и мышцах спины. В конечностях волокна развиваются позднее сначала в мышцах рук, затем ног. Таким образом, сначала формируются мышцы, которые более необходимы для выполнения важных функций.
Наиболее интенсивный рост мышц происходит в 1-2 года. Увеличение длины осуществляется благодаря точкам роста на концах волокон, примыкающих к сухожилиям. Рост мышц в толщину происходит за счет увеличения количества миофибрилл в мышечной клетке: если у новорожденного в мышечной клетке их содержится от 50 до 150, то у 7-ми летнего ребенка от 1000 до 3000. Количество клеток возрастает первые 4 месяца после рождения, а затем не изменяется. В 12-15 лет происходит очередное преобразование структуры мышц. Мышечные клетки очень плотно прилегают друг к другу, теряют округлую форму и на поперечном срезе выглядят уплощенными.
В процессе развития ребенка отдельные мышечные группы растут неравномерно. У грудных детей, прежде всего, развиваются мышцы живота, позднее – жевательные. К концу первого года жизни в связи с ползанием и началом ходьбы заметно растут мышцы спины и конечностей. За весь период роста ребенка масса мускулатуры увеличивается в 35 раз. В период полового созревания (12-16 лет) наряду с удлинением трубчатых костей удлиняются и сухожилия мышц. Мышцы в это время становятся длинными и тонкими, и подростки выглядят длинноногими и длиннорукими. В 15-18 лет продолжается дальнейший рост поперечника мышц. Развитие мышц продолжается до 25-30 лет. Мышцы ребенка бледнее, нежнее и более эластичны, чем мышцы взрослого человека.
Мышечный тонус. В период новорожденности и в первые месяцы жизни детей тонус скелетных мышц повышен. Это связано с повышенной возбудимостью красного ядра среднего мозга. По мере усиления влияний, поступающих из структур головного мозга по пирамидной системе и регулирующих функциональную активность спинного мозга, тонус мышц снижается. Снижение тонуса отмечается во втором полугодии жизни ребенка, что является необходимой предпосылкой для развития ходьбы. Тонус мышц играет важную роль в осуществлении координации движений.
Сила мышц . Увеличение мышечной массы и структурные преобразования мышечных волокон с возрастом приводят к увеличению мышечной силы. В дошкольном возрасте сила мышц незначительна. После 4-5 лет увеличивается сила отдельных мышечных групп. Школьники 7-11 лет обладают еще сравнительно низкими показателями мышечной силы. Силовые и особенно статические упражнения вызывают у них быстрое утомление. Дети этого возраста более приспособлены к кратковременным скоростно-силовым динамическим упражнениям.
Наиболее интенсивно мышечная сила увеличивается в подростковом возрасте. У мальчиков прирост силы начинается в 13-14 лет, у девочек раньше – с 10-12 лет, что, возможно, связано с более ранним наступлением у девочек полового созревания. В 13-14 лет четко проявляются половые различия в мышечной силе, показатели относительной силы мышц девочек значительно уступают соответствующим показателям мальчиков. Поэтому в занятиях с девочками-подростками и девушками следует особенно строго дозировать интенсивность и тяжесть упражнений. С 18 лет рост силы замедляется и к 25-26 годам заканчивается. Установлено, что скорость восстановления мышечной силы у подростков и взрослых почти одинакова: у 14-летних – 97,5%, у 16-летних и у взрослых – 98,9% от исходных величин.
Развитие силы разных мышечных групп происходит неравномерно. Сила мышц, осуществляющих разгибание туловища, достигает максимума в 16 лет. Максимум силы разгибателей и сгибателей верхних и нижних конечностей отмечается в 20-30 лет.
Быстрота, точность движений и выносливость. Быстрота движения характеризуется как скоростью однократного движения, так и частотой повторяющихся движений. Скорость однократных движений увеличивается в младшем школьном возрасте, приближаясь в 13-14 лет к уровню взрослого. К 16-17 годам темп увеличения этого показателя несколько снижается. К 20-30 годам скорость однократного движения достигает наибольшей величины. Это связано с увеличением скорости проведения сигнала в нервной системе и скорости протекания процесса передачи возбуждения в нервно-мышечном синапсе.
С возрастом увеличивается максимальная частота повторяющихся движений. Наиболее интенсивный рост этого показателя происходит в младшем школьном возрасте. В период от 7 до 9 лет средний ежегодный прирост составляет 0,3-0,6 движений в секунду. В 10-11 лет темп прироста снижается до 0,1-0,2 движения в секунду и вновь увеличивается (до 0,3-0,4 движения в секунду) в 12-13 лет. Частота движений в единицу времени у мальчиков достигает высоких показателей в 15 лет, после чего ежегодный прирост снижается. У девочек максимальных значений этот показатель достигает в 14 лет и далее не изменяется. Увеличение с возрастом максимальной частоты движений объясняется нарастающей подвижностью нервных процессов, обеспечивающей более быстрый переход мышц-антагонистов из состояния возбуждения в состояние торможения и обратно.
Точность воспроизведения движений также существенно изменяется с возрастом. Дошкольники 4-5 лет не могут совершать тонкие точные движения, воспроизводящие заданную программу. В младшем школьном возрасте возможность точного воспроизведения движений по заданной программе существенно возрастает. С 9-10 лет организация точных движений происходит по типу взрослого. В совершенствовании этого двигательного качества существенную роль играет формирование центральных механизмов организации произвольных движений, связанных с деятельностью высших отделов ЦНС.
В течение длительного периода онтогенеза формируется и выносливость (способность человека к продолжительному выполнению того или иного вида умственной или физической деятельности без снижения их эффективности). Выносливость к динамической работе еще очень невелика в 7-11 лет. С 11-12 лет мальчики и девочки становятся более выносливыми. Хорошим средством развития выносливости являются ходьба, медленный бег, передвижение на лыжах. К 14 годам мышечная выносливость составляет 50-70%, а к 16 годам – около 80% выносливости взрослого человека.
Выносливость к статическим усилиям особенно интенсивно увеличивается в период от 8 до17 лет. Ее наиболее значительные изменения отмечаются в младшем школьном возрасте. У 11-14-летних школьников самыми выносливыми являются икроножные мышцы. В целом выносливость к 17-19 годам составляет 85% уровня взрослого, а максимальных значений она достигает к 25-30 годам.
Темпы развития многих двигательных качеств особенно высоки в младшем школьном возрасте, что, учитывая интерес детей к занятиям физкультурой и спортом, дает основание целенаправленно развивать двигательную активность в этом возрасте.