Основные функции спинного мозга - проводниковая и рефлекторная. Нервные импульсы, содержащие информацию от экстероцепторов и проприоцепторов кожи, мышц, сухожилий, суставов, поступают в спинной мозг непрерывными потоками. Сюда же поступают нервные импульсы, возникающие при раздражении висцероцепторов, исключая зоны иннервации блуждающего нерва.
В спинном мозге располагаются центры эфферентной иннервации поперечнополосатой мускулатуры шеи, туловища и конечностей.
Кроме того, в нем находятся ядра, относящиеся к автономной (вегетативной) нервной системе, обеспечивающей иннервацию внутренних органов. Рефлекторная деятельность спинного мозга бывает двух видов. Одни из реакций представляют результаты деятельности собственно спинного мозга, а другие являются следствием сложных процессов, протекающих в головном мозге, за счет связей его со спинным. Таким образом, в первом случае проявляется рефлекторная, а во втором - проводниковая деятельность спинного мозга.
Приходящие в спинной мозг сигналы от различных рецепторных зон передаются по его проводящим путям к нервным центрам мозгового ствола, мозжечка и конечного мозга. Эти проводящие пути располагаются в составе его задних и боковых канатиков. Сигналы, идущие в обратном направлении, т.е. из головного мозга, проходят в составе передних и боковых канатиков спинного мозга (см. ниже).
Выходящая из головного мозга эфферентная информация оказывает возбуждающее или тормозящее действие на мотонейроны, или двигательные нейроны спинного мозга, которые в свою очередь регулируют работу поперечнополосатых мышц. Автономные центры спинного мозга также находятся под влиянием головного мозга.
Следовательно, проводниковая функция спинного мозга проявляется передачей информации в виде нервных импульсов от рецепторных зон к отделам головного мозга, а также в обратном направлении - от головного мозга к различным рабочим органам.
Развитие спинного мозга
Все отделы ЦНС человека развиваются из нервной трубки, которая в результате митотического деления клеток становится многослойной. В этот период в ней можно выделить 3 слоя: наружный, или краевой, внутренний, или эпендимный, и средний, или мантийный (плащевой). Из клеток внутреннего слоя развиваются эпендимные клетки, которые выстилают центральный канал спинного и желудочки головного мозга. Из клеток мантийного слоя образуются нейробласты и спонгиобласты; первые развиваются в нервные клетки, а вторые - в клетки нейроглии.
Деление клеток в различных отделах туловищного конца нервной трубки происходит неодинаково интенсивно. Наиболее резко увеличивается количество клеток в ее боковых отделах, где на внутренней поверхности утолщенной боковой стенки появляется пограничная борозда (sul. limitans), разделяющая боковую стенку на две пластинки: заднелатеральную (lam.
dorsolateralis) и переднелатеральную (lam. ventrolateralis). Из клеток переднелатеральной пластинки позже образуются передние столбы серого вещества спинного мозга, а из клеток заднелатеральной - его задние столбы.
Неравномерный рост боковых пластинок по сравнению с передней и задней приводит к изменению формы нервной трубки. Она прогибается в области донной и покровной пластинок с образованием двух продольных борозд, которые делят спинной мозг на две симметричные половины. Утолщение стенок и изменение формы спинного мозга сопровождаются резким сужением его полости - центрального канала.
Строение спинного мозга
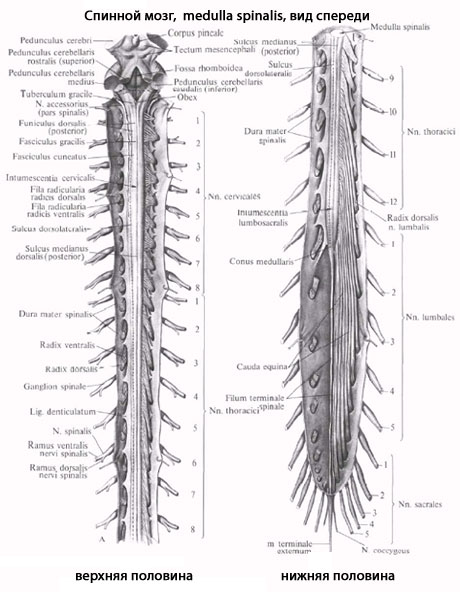
Спинной мозг (medulla spinalis) представляет собой неравномерный по толщине, сдавленный спереди назад цилиндрической формы тяж длиной 45 см у мужчин и 41-42 см у женщин. Возле верхнего края I шейного позвонка спинной мозг без резких границ переходит в продолговатый, а на уровне II поясничного позвонка заканчивается мозговым конусом (conus medullaris), тонкая вершина которого (диаметром до 2 мм) продолжается в спинномозговой части терминальной нити (pars spinalis fili terminalis), прикрепляющейся ко II копчиковому позвонку (рис. 207).
Толщина и форма спинного мозга на всем протяжении неодинаковы. В шейном и поясничном отделах имеются 2 веретенообразной формы утолщения: шейное (intumescentia cervicalis) и пояснично-крестцовое (intumescentia lumbosacralis). Поперечный диаметр спинного мозга в области шейного утолщения 13-14 мм, в области поясничного - 12 мм, а в грудном отделе - 10 мм.
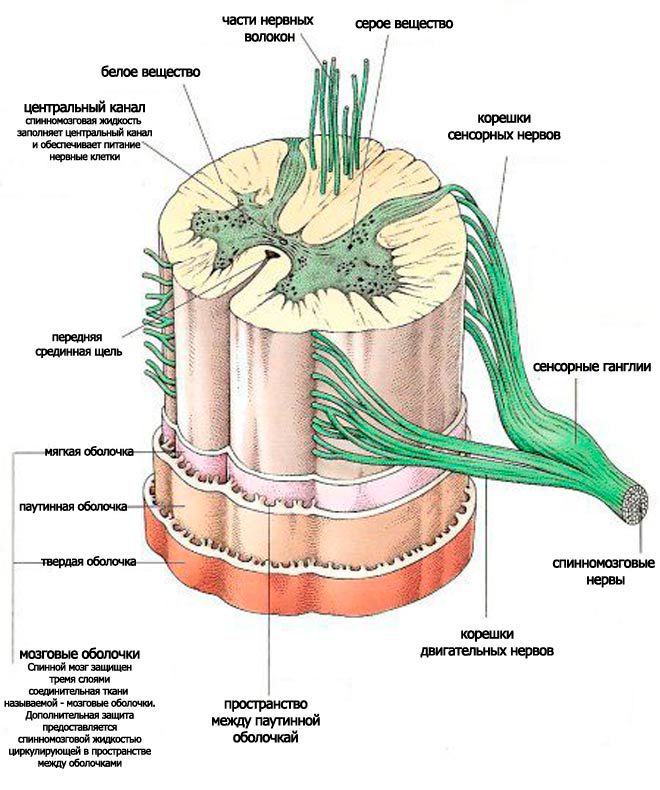
На передней поверхности спинного мозга имеется глубокая передняя срединная щель (fissura mediana anterior), которая вместе с задней срединной бороздой (sul. medianus posterior), идущей продольно по его задней поверхности, делит мозг на две симметричные половины. На поверхности каждой половины спинного мозга отмечают слабо выраженные переднюю и заднюю латеральные борозды (sull. anterolateral и posterolateralis), представляющие собой соответственно места выхода передних и входа задних корешков. Кроме этих борозд, в шейном и верхнегрудном отделах спинного мозга, между задней срединной и задней латеральной бороздами, имеется задняя промежуточная борозда (sul. intermedius posterior). Все указанные борозды делят белое вещество спинного мозга на обособленные пучки нервных волокон - канатики (funiculi medullae spinalis), которые хорошо видны на поперечных срезах.
Рис. 207. Спинной мозг:
а - вид спереди: 1 - передняя срединная щель; 2 - переднелатеральная борозда; 3 - шейное утолщение; 4 - пояснично-крестцовое утолщение; 5 - мозговой конус; 6 - терминальная нить; 7 - пирамида (продолговатого мозга); 8 - продолговатый мозг; 9 - мост (мозга);
б - нижние отделы спинного мозга и его оболочек, парасагиттальный распил позвоночного столба: 1 - мозговой конус; 2 - паутинная оболочка спинного мозга; 3 - подпаутинное пространство; 4 - твердая оболочка спинного мозга; 5 - терминальная нить; 6, 7 - конский хвост
Самый узкий передний канатик funiculus anterior) расположен между передней срединной щелью и передней латеральной бороздой; боковой канатик (funiculus lateralis) - между латеральными бороздами, а задний канатик (funiculus posterior) - между задними латеральной и срединной бороздами. В этих же отделах задний канатик подразделяется задней промежуточной бороздой на 2 пучка: медиально расположенный тонкий пучок (fasc. gracilis) и латеральный клиновидный (fasc. cuneatus).
По бокам спинного мозга видны 2 вертикальных ряда (передний и задний) пучков нервных волокон, которые называют корешками спинномозговых нервов. Передний корешок (radix anterior) образован преимущественно аксонами двигательных клеток передних рогов спинного мозга. Задний корешок (radixposterior) составляют аксоны чувствительных клеток спинномозговых узлов. Передний корешок выходит из передней боковой борозды спинного мозга и выполняет двигательные функции. Задний корешок вступает в боковую заднюю борозду и является чувствительным. Соединяясь, передний и задний корешки образуют ствол спинномозгового нерва, который по составу волокон является смешанным. Возле места образования спинномозгового нерва на заднем корешке имеется утолщение - чувствительный узел спинномозгового нерва (gangl. sensorium nn. spinalis); ранее обозначавшийся как спинномозговой узел (gangl. spinale), представляющий собой скопление псевдоуни-
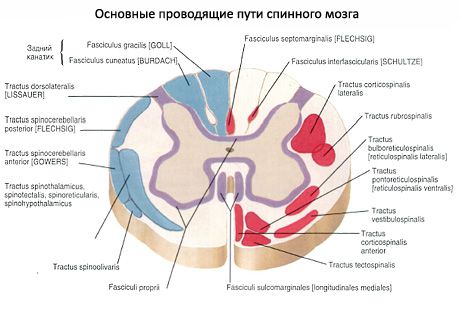
Рис. 208. Сегмент спинного мозга (схема):
1 - переднелатеральная борозда; 2 - заднелатеральная борозда; 3 - серое вещество; 4 - белое вещество; 5 - задний корешок спинномозгового нерва; 6 - передний корешок спинномозгового нерва; 7 - чувствительный узел спинномозгового нерва; 8 - спинномозговой нерв; 9 - передняя ветвь спинномозгового нерва; 10 - передняя срединная щель; 11 - узел симпатического ствола; 12 - задняя ветвь спинномозгового нерва
полярных чувствительных нервных клеток (рис. 208). Дендриты этих клеток оканчиваются на периферии рецепторными аппаратами, а аксоны составляют задние корешки, проникающие в спинной мозг. Часть образующих их волокон вступает в контакт с клетками спинного мозга, а другая часть волокон идет вверх, к головному мозгу. Соответственно числу пар корешков в спинном мозге 31 сегмент: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и копчиковый. Таким образом, сегмент спинного мозга - это его участок, соответствующий выходу двух пар корешков (рис. 209). Длина позвоночного канала превышает длину спинного мозга, и у взрослого человека сегменты спинного мозга не соответствуют уровню позвонков, их проекции не совпадают.
Поясничные (начиная с L2), крестцовые и копчиковые корешки на пути к соответствующим межпозвоночным отверстиям образуют крупный пучок, окружающий снаружи терминальную нить, который называется конским хвостом (cauda equina).
Внутреннее строение спинного мозга, как и других отделов ЦНС, изучают на сериях поперечных срезов. На них видно, что спинной мозг
Рис. 209. Топография сегментов спинного мозга: 1 - шейные сегменты (C1-C8); 2 - грудные сегменты (Th1-Th12); 3 - поясничные сегменты (L1-L5); 4 - крестцовые сегменты (S1-S5); 5 - копчиковые сегменты (Co1 - Co3)
образован серым и белым веществом, причем серое вещество занимает центральное положение. В центре расположен центральный канал (canalis centralis), который, являясь остатком полости первичной нервной трубки, прослеживается на всем протяжении спинного мозга. Вверху он сообщается с IV желудочком головного мозга.
Серое вещество (substantia grisea) спинного мозга на поперечных срезах напоминает по форме бабочку или букву Н, на всем протяжении имеет вид двух неправильной формы колонн - серых столбов (columnae griseae), соединенных между собой узкой перемычкой - серой спайкой (commissura grisea). Серые столбы подразделяются на передний и задний (columnae anterioret posterior). Кроме того, между VIII шейным и II или III поясничным сегментами имеется боковой выступ серого вещества, который образует боковой столб (columnae intermedia).
Поперечные срезы столбов называют рогами. Наиболее массивны передние рога (соrnu anterius). Задние рога (соrnu posterius) более узкие и длинные.
Между передними и задними рогами расположено промежуточное вещество, центральная часть которого окружает центральный канал, а ее наружное продолжение оканчивается боковым рогом (corn и laterale) на протяжении между VIII шейным и II или III поясничными сегментами.
Идентичные по строению и функции нервные клетки серого вещества образуют различные по форме и величине скопления - ядра спинного мозга. В задних столбах расположены соматически-чувствительные ядра, в передних - соматически-двигательные, а в боковых столбах - ядра автономной нервной системы.
Белое вещество (substantia alba) спинного мозга состоит преимущественно из продольно расположенных нервных волокон, составляющих передние, задние и боковые канатики. В образовании этих волокон участвуют отростки клеток чувствительных узлов спинномозговых нервов, ядер спинного мозга и клеток различных отделов головного мозга. В свою очередь каждый канатик спинного мозга образует несколько различных по функциональному значению пучков нервных волокон - проводящих путей спинного мозга (рис. 210). Проводящие пути спинного мозга подразделяются на короткие и длинные. Короткие проводящие пути ассоциативные. Это пути собственного аппарата спинного мозга, посредством которых осуществляется одна из основных его функций - рефлекторная. С длинными проводящими путями связана другая основная функция спинного мозга - проводниковая. Длинные проводящие пути спинного
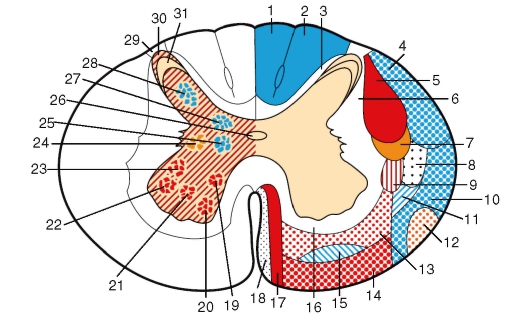
Рис. 210. Расположение проводящих путей в белом веществе (1-18) и ядер серого вещества (19-28), поперечный срез спинного мозга (схема): 1 и 2 - тонкий и клиновидный пучки; 3 - собственный (задний) пучок; 4 - задний спинно-мозжечковый путь; 5 - латеральный пирамидный (корково-спинномозговой) путь; 6 - собственный пучок (латеральный); 7 - красноядерно-спинномозговой путь; 8 - латеральный спиноталамический путь; 9 - задний преддверно-спинномозговой путь; 10 - передний спинно-мозжечковый путь; 11 - спинокрышечный путь; 12 - оливоспинномозговой путь; 13 - ретикулоспинномозговой путь; 14 - преддверно-спинномозговой путь; 15 - передний спиноталамический путь; 16 - собственный пучок (передний); 17 - передний пирамидный (корково-спинномозговой) путь; 18 - крышечноспинномозговой путь; 19 - заднемедиальное ядро; 20 - переднемедиальное ядро; 21 - центральное ядро; 22 - переднелатеральное ядро; 23 - заднелатеральное ядро; 24 - промежуточно-латеральное ядро; 25 - промежуточно-медиальное ядро; 26 - центральный канал; 27 - грудное ядро; 28 - собственное ядро (BNA); 29 - пограничная зона (BNA); 30 - губчатый слой; 31 - студенистое вещество
мозга разделяются на восходящие - чувствительные, которые проводят нервные импульсы в головной мозг, и нисходящие - двигательные, следующие от различных центров головного мозга к спинному. Проводящие пути имеют строго определенную локализацию.
Оболочки спинного мозга
Спинной мозг покрыт тремя соединительнотканными оболочками, которые развиваются из окружающей мозговую трубку мезодермы.

Рис. 211. Оболочки спинного мозга и их положение в позвоночном канале. Поперечный разрез позвоночного столба:
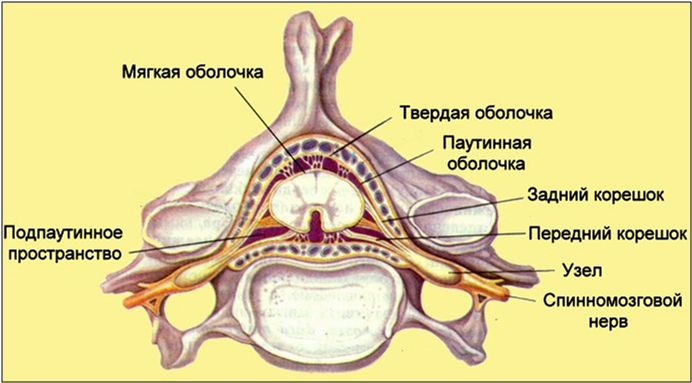
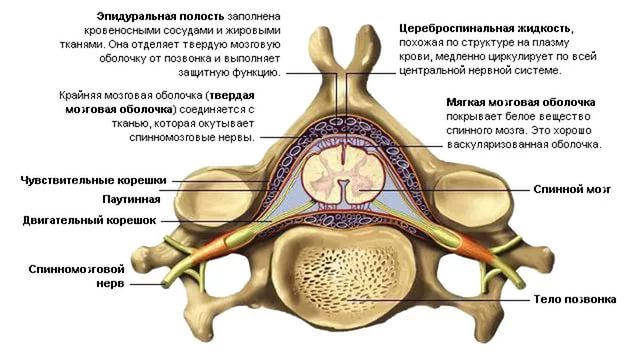
1 - твердая оболочка спинного мозга; 2 - эпидуральная полость; 3 - паутинная оболочка спинного мозга; 4 - задний корешок; 5 - передний корешок; 6 - чувствительный узел спинномозгового нерва; 7 - спинномозговой нерв; 8 - подпаутинное пространство; 9 - зубчатая связка
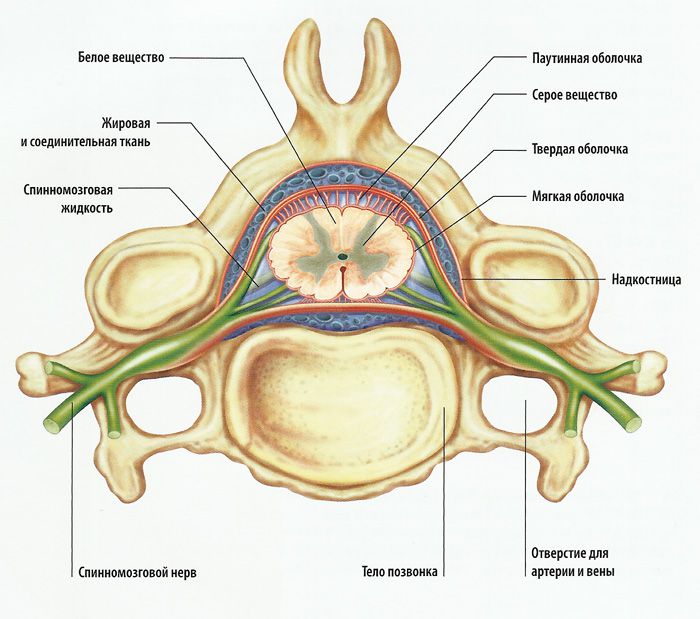
Снаружи расположена твердая оболочка спинного мозга (dura mater spinalis). Глубже ее находится паутинная оболочка (arachnoidea mater spinalis), которая представляет собой тонкий бессосудистый листок рыхлой волокнистой соединительной ткани. Непосредственно к веществу мозга прилегает мягкая оболочка (pia mater spinalis), которая образована также волокнистой соединительной тканью, но в отличие от паутинной оболочки содержит сети кровеносных сосудов. Все 3 оболочки в виде единого непрерывного футляра покрывают спинной мозг (рис. 211).
Вопросы для самоконтроля
1. Каковы основные компоненты соматической рефлекторной дуги?
2. Какие основные типы нейронов вы знаете?
3. Какие виды рецепторов вам известны?
4. Какие основные функции выполняет соматическая и вегетативная (автономная) нервная система?
5. Какие основные этапы развития нервной системы у позвоночных и человека вы знаете?
6. Опишите функциональную приоритетность локализации функций в стволах спинного мозга.
7. Как распределены проводящие пути в канатике спинного мозга?
8. Какие оболочки спинного мозга вам известны?
Спинной мозг, устройство и функции которого сложны и многогранны, является одним из основных органов нервной системы (центральной) всех позвоночных животных, в том числе высокоразвитых. Работа спинного мозга животных (особенно низших) во многом автономна от других органов. У высших организмов (человека) деятельность спинного мозга управляется и контролируется центрами головного мозга и в определенной степени имеет зависимый характер. Внешнее строение спинного мозга отличается у разных индивидуумов.
Изучение и детальный анализ строения спинного мозга и его функциональных способностей проводятся многие годы, но и в наше время не потеряли своей актуальности. Исследования в этой области — это ключ к пониманию возможностей любых позвоночных.
Уникальность строения состоит в наборе элементов, их многообразии и неповторимости. Каждый элемент системы имеет свое предназначение и четко определенные заданные параметры. Материалы, которыми природа наделила мозг, до настоящего времени не поддаются искусственному выращиванию. Позвоночник, помимо своих основных функций, в общем случае обеспечивает защиту мозгового вещества от внешних воздействий.
Спинной мозг: строение и функции, расположение
Спинной мозг размещен в специальном канале позвоночника, по внешнему виду он напоминает длинный (в среднем 40-45 см) тонкий (диаметром 10-15 мм) цилиндр с узким каналом в центре . Такой условный цилиндр сверху защищен оболочками.
В канале позвоночника спинной мозг простирается от самого верхнего позвонка шеи сверху до верхней границы второго по счету поясного позвонка снизу. При этом он полностью копирует форму и вид столба позвоночника. Вверху тело мозга превращается в приплюснутый ствол мозга, который соединяется с головным мозгом. Точка перехода в продолговатую форму является местом появления первичного спинномозгового нерва шеи.
Внизу ствол спинного мозга оканчивается конусообразным отростком, уменьшающимся до концевой спинномозговой тончайшей нити. Эту нить называют концевой, вначале она содержит нервную ткань, а в конце своей длины состоит полностью из тканевых образований, характерных для состава . Указанная нить попадает в крестцовый канал и срастается с его надкостницей. Кроме того, на ней присутствуют копчиковые нервы (один или несколько корешковых окончаний).
Спинной мозг не заполняет полностью весь объем канала, образованного в позвоночнике. Пространство возникает между мозговой тканью и стенками канала. Образовавшиеся полости заполняются, помимо оболочек спинного мозга и его жидкости, жировой средой и различными кровепереносящими сосудами.
Общий план строения (внешний)
Как устроен спинной мозг? При детальном рассмотрении заметно отклонение от цилиндрической формы. Почти цилиндрическая средняя его часть имеет несколько деформированные переднюю и заднюю части. По своей длине весь спинной мозг имеет разный диаметр, который постепенно увеличивается к верху. Максимальный диаметр наблюдается в 2-х утолщениях. Вверху следует отметить (диаметр 13-15 мм), которое характерно для вывода спинномозгового нервного канала для верхних конечностей.
 Снизу поясно-крестцовое специфичное утолщение (около 12 мм) определяет место вывода нервов к ногам человека. В поперечном разрезе ствола спинного мозга можно получить следующие виды сечений: средняя часть — почти круг, вверху — овал, снизу форма приближается к квадрату.
Снизу поясно-крестцовое специфичное утолщение (около 12 мм) определяет место вывода нервов к ногам человека. В поперечном разрезе ствола спинного мозга можно получить следующие виды сечений: средняя часть — почти круг, вверху — овал, снизу форма приближается к квадрату.
Поверхность цилиндра спинного мозга не имеет гладкого вида. Наружная поверхность по всей длине спинного мозга содержит так называемую переднюю щель. Эта щель имеет более выраженный и заметный характер в средней части и менее заметна на концах. Дальняя поверхность спинного мозга имеет узкую заднюю неглубокую борозду. В борозде различима расположенная посредине перегородка в виде пластинки из глиозной ткани. Указанные каналы разделяют весь спинной мозг на две половинки. Каждая половинка спинного мозга, в свою очередь, имеет на своей поверхности неглубокие бороздки — переднелатеральная и заднелатеральная борозды. В районе расположенного вверху грудного отдела на участке раздела бороздок пролегает малозаметная задняя промежуточная борозда (изобр. 1). На рисунке представлена схема спинного мозга, где:
- radices — спинномозговые корешки;
- nn. spinales — спинномозговые нервы;
- А — верхняя часть;
- Б — нижняя часть.
Сегментарность строения
 Особенности строения спинного мозга основаны на сегментарности и периодичности расположения нервных выходов. Мозг, находящийся в спинном отделе позвоночника, включает в себя 31 (крайне редко — до 33) сегмент. Любой из этих сегментов выглядит как участок, в котором обеспечивается выход двух пар корешковых отростков.
Особенности строения спинного мозга основаны на сегментарности и периодичности расположения нервных выходов. Мозг, находящийся в спинном отделе позвоночника, включает в себя 31 (крайне редко — до 33) сегмент. Любой из этих сегментов выглядит как участок, в котором обеспечивается выход двух пар корешковых отростков.
Схема строения спинного мозга может быть охарактеризована как 5 областей: копчиковая, крестцовая, шейная, грудная и поясничная. Именно в этих частях (в их сегментах) выходят нервы. К мышцам головы, верхних конечностей, органам грудной полости, сердцу и легким нервы отходят из расположенных вверху грудных и шейных частей. Мышечная масса туловища и все органы, находящиеся в брюшине, соединены с нервными каналами, образованными в грудной и поясничной областях. Управление конечностями (ногами) и частью брюшной полости снизу производится нервами, за которые отвечают сегменты нижних областей.
На поверхности любого сегмента (по обеим сторонам) располагаются 2 передних и 2 задних нити, которые образуют соответствующие корешковые окончания. Передние нити, как правило, содержат аксоны нервных клеток и образуют корешки, содержащие эфферентные (центробежные) волокна для передачи импульсов на периферию. При этом задние корешки удерживают в составе афферентные волокна, обеспечивающие обратный процесс направления импульсов от периферии к центру.
Оба корешка одного уровня — составляющие спинномозгового нерва, причем все образованные пары относятся к определенному сегменту.
Схема внутреннего строения
Внутренний общий план строения спинного мозга характеризуется наличием, расположением и концентрацией белого и серого веществ. Так называемое серое вещество находится в центре ствола мозга и по форме сравнимо с обычной бабочкой. Вокруг серого вещества сосредотачивается вещество, которое принято называть белым. По длине цилиндра спинного мозга объем и соотношение концентраций веществ изменяется. В центральной части объем белого вещества спинного мозга заметно (во много раз) превосходит содержание серого вещества.
В верхней части соотношение меняется, и количество серого вещества значительно возрастает. Аналогично преобладание серого вещества наблюдается в поясничной области. К низу количество обоих веществ уменьшается, но уменьшение белого вещества происходит намного быстрее. В самом низу (в области конуса) почти весь объем ствола спинного мозга заполнен серым веществом.
Центральный канал ствола заполнен ликвором. При этом канал, расположенный в центре ствола, и полости между мозговыми оболочками соединяются и позволяют циркулировать по образованным каналам жидкости спинного мозга.
Строение белого вещества
Составной частью белого вещества являются нервные волокна миеленовой группы, образующие своеобразный пучок, и нейроглия. Через белое вещество пролегают различные кровеносные сосуды. Борозды разделяют белое вещество в каждой из половинок ядра на несколько (обычно три) канатика. Частицы, сконцентрированные в разных половинках вещества, находящегося в канале позвоночника, соединены между собой тонкой белой спайкой. Можно выделить три типа канатиков: передний, боковой и задний.
Белое вещество пересекают волокна, создающие пути для центробежных и центростремительных импульсов. Эти волокна создают собственные пучки и обеспечивают соединение между собой. Пучки прилегают к соседствующему серому веществу.
Серое вещество спинного мозга
В состав серого вещества, расположенного в канале позвоночника, входят характерные нервные клетки с их отростковыми окончаниями, без оболочки. Оно формируется из серых столбов, дислоцированных в разных половинках спинного мозга, а те соединены поперечной связью (центральное вещество). В срединных отделах спинного мозга это вещество имеет малозаметный центральный канал, проходящий через него от начала до конца. Снизу центральный канал расширяется. Этот расширенный участок называется концевым желудочком.
Основой состава серого вещества являются мультиполярные нейроны, что и отличает его от белого вещества. Группы клеток одного типа, находящиеся в сером веществе, называют ядрами.
В структуре серого вещества различимы выступающие части, называемые рогами. На концах этих рогов располагаются ядра и отростки различных нервных клеток (изобр. 2). Представлена схема 2-х сегментов, в которой справа показано белое вещество, а слева серое.
Функциональные особенности
Вещество (находящееся в позвоночном канале), являясь составной частью центральной нервной системы, выполняет сложные и многообразные функции. Оно связано центробежными и центростремительными нервными волокнами со всеми важнейшими органами человека. Спинной мозг принимает и передает импульсы двигательного аппарата и всех внутренних жизнеобеспечивающих систем и органов человека.
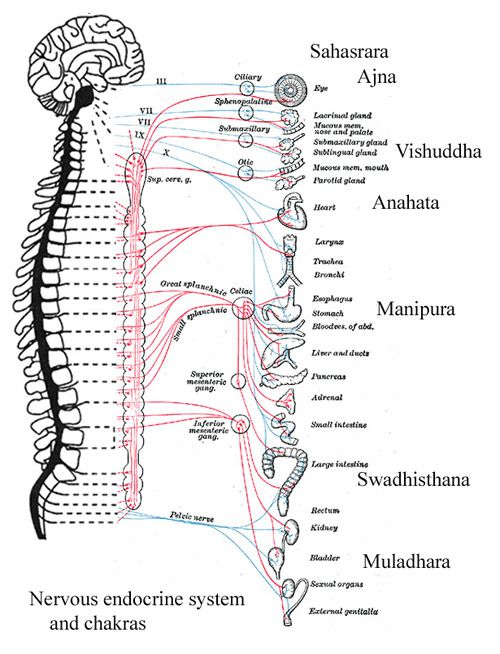
Основная задача спинного мозга — обеспечить рефлекторную и проводниковую функции. В свою очередь, рефлекторную функцию можно подразделить на афферентную (чувствительную) и эфферентную (двигательную).
Особенности рефлекторной функции
Как центр, который отвечает за рефлексы организма, спинной мозг имеет возможность приводить в действие двигательные и вегетативные (чувственные) рефлексы. Своими нервными каналами он двусторонне соединяет периферийные органы с головным мозгом.
Афферентная функция вещества, находящегося в канале позвоночника, достигается путем подачи соответствующих импульсов в нужные отделы серого вещества в голове. Эти импульсы содержат информацию о воздействии внешних и внутренних факторов среды. По параллельному каналу, в свою очередь, серое вещество передает эффекторные нейроны и заставляет реагировать соответствующий орган. Передавая вегетативные рефлексы, орган ЦНС приводит к изменению деятельности внутренних систем жизнеобеспечения.
Двигательная функция спинного мозга заключается в осуществлении и регулировании рефлексов мускулатуры системы движения. Двигательные нейроны, принадлежащие спинному мозгу, доносят импульсы до соответствующих мышц, расположенных на руках, ногах, теле, шее.
Орган ЦНС, находящийся в канале позвоночника, становится участником организации всех видов движения.
Проводниковая функция
Проводниковая функция спинного мозга определяется бесперебойной передачей импульсов по своим параллельным путям связи между периферией и корой серого вещества в голове. Различные импульсы, достигающие спинного мозга от корешковых окончаний, передаются из одного в другой сегмент по короткому пути, а в кору головного мозга — по длинному.
По первому пути органа ЦНС, находящегося в позвоночном канале, нервные импульсы идут к нужному отделу головного мозга. Такие восходящие пути образованы аксонами рецепторных нейронов, например, спиномозжечковый путь, латеральный спиноталамический путь, вентральный спиноталамический путь.
По обратному (нисходящему) пути поступают импульсы команд от головного мозга к внутренним органам. Эти пути обеспечиваются аксонами нейронов ядер.
Подведение итогов и выводы
Спинной мозг — это очень сложная и многофункциональная система в цепи центральной нервной системы. От работы каждого отдела спинного мозга зависит нормальное функционирование внутренних органов и опорно-двигательной системы.
Нарушение, сбой в функционировании вещества, находящегося в позвоночном канале, может вызвать обездвиживание человека, паралич любого органа, нарушение дыхательной, пищеварительной и других систем. Совершенствование знаний по такому вопросу, как строение и функции спинного мозга — это путь к познанию возможностей человека и развитию медицины.
Центральная нервная система человека выполняет множество функций, благодаря которым наш организм способен нормально функционировать. Её составляют головной и спинной мозг.
Спинной мозг – важнейший отдел нервной системы человека. Строение спинного мозга человека определяет его функции и особенности работы.
Что это такое?
Мозг спинной и головной – две составляющих центральной нервной системы, которые образуют единый комплекс. Головной отдел переходит в спинной на уровне мозгового ствола в большой затылочной ямке.
Строение и функции спинного мозга неразрывно связаны. Этот орган представляет собой тяж нервных клеток и отростков, которые простираются от головы до крестца.
Где расположен спинной мозг? Этот орган находится в специальном вместилище внутри позвонков, которое имеет название «позвоночный канал». Такое расположение важнейшего составляющего нашего тела неслучайно.
Позвоночный канал выполняет следующие функции:
- Защищает нервную ткань от воздействия факторов окружающей среды.
- Содержит оболочки, которые осуществляют защиту и питание нервных клеток.
- Имеет выходные межпозвоночные отверстия для спинномозговых корешков и нервов.
- Содержит небольшое количество циркулирующей жидкости, осуществляющей питание клеток.
Спинной мозг человека достаточно сложно устроен, но без понимания его анатомии невозможно полностью представить особенности функционирования.
Строение
Как устроен спинной мозг? Особенности строения этого органа очень важно понимать для осознания всего функционирования нашего тела. Как и другие отделы центральной нервной системы, ткань этого органа состоит из серого и белого вещества.
Чем образовано серое вещество? Серое вещество спинного мозга представлено скоплением множества клеток – нейронов. В этом отделе расположены их ядра и основные органеллы, которые помогают им осуществлять свои функции.
Серое вещество спинного мозга сгруппировано в виде ядер, которые простираются на всем протяжении органа. Именно ядра осуществляют большинство функций.
В сером веществе спинного мозга расположены важнейшие двигательные, чувствительные и вегетативные центры, функция которых будет раскрыта ниже по тексту.
Белое вещество спинного мозга образовано другими отделам нервных клеток. Этот участок ткани находится вокруг ядер и представляет собой отростки клеток. Белое вещество состоит из так называемых аксонов – они передают все импульсы от маленьких ядер нервных клеток до места выполнения функции.
Анатомия находится в тесной связи с осуществляемыми задачами. Так, при повреждении двигательных ядер нарушается одна из функций органа и выпадает возможность осуществления определенного вида движений.
В строении этой части нервной системы выделяют:
- Собственный аппарат спинного мозга. Он включает описанное выше серое вещество, а также задние и передние корешки. Эта часть мозга способна независимо от других выполнять врожденный рефлекс.
- Надсегментарный аппарат – представлен проводниками или проводящими путями, которые проходят как в вышележащем направлении, так и в нижележащем.
Поперечный срез
Как выглядит спинной мозг на поперечном сечении? Ответ на этот вопрос позволяет понять многое о строении этого органа тела.
Разрез достаточно сильно изменяется визуально в зависимости от уровня. Однако основные составляющие вещества во многом похожи:
- В центре спинного мозга расположен спинномозговой канал. Эта полость является продолжением мозговых желудочков. Спинномозговой канал изнутри выстлан специальными покровными клетками. Спинальный канал содержит небольшое количество жидкости, которая попадает в него из полости четвертого желудочка. В нижней части орган полость заканчивается слепо.
- Окружающее это отверстие вещество разделяется на серое и белое. Тела нервных клеток располагаются на разрезе в виде бабочки или буквы Н. Оно разделяется на передние и задние рога, а в области грудного отдела позвоночника образуются еще и боковые рога.
- Передние рога дают начало передним двигательным корешка. Задние – чувствительным, а боковые – вегетативным.
- В белое вещество входят аксоны, которые направляются сверху вниз или снизу вверх. В верхних отделах белого вещества намного больше, поскольку здесь орган должен располагать гораздо большим количеством проводящих путей.
- Белое вещество также разделяется на отделы – передние, задние и боковые канатики, каждые из них образованы аксонами различных нейронов.
Проводящие пути спинного мозга в составе каждого канатика довольно сложные и подробно изучаются профессиональными анатомами.
Сегменты
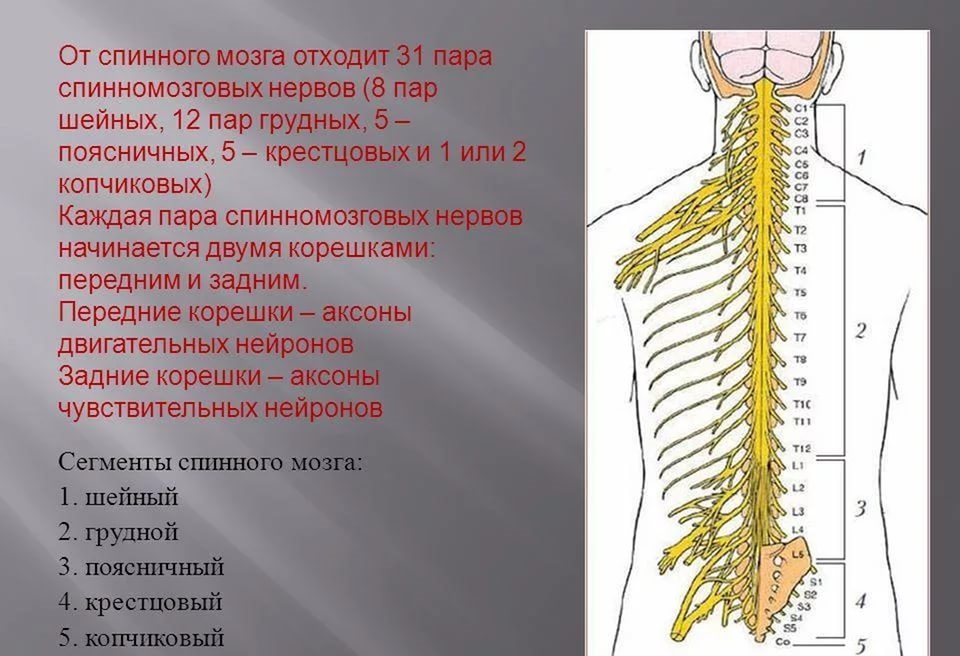
Сегмент спинного мозга – особая функциональная единица этого важнейшего элемента нервной системы. Так называется участок, который расположен на одном уровне с двумя передними и задними корешками.
Отделы спинного мозга повторяют строение позвоночника человека. Так орган разделяется на следующие части:
- Шейный отдел – в этом довольно важном участке располагаются 8 сегментов.
- Грудной отдел – наиболее продолжительная часть органа, вмещает 12 сегментов.
- Поясничный отдел – соответственно количеству поясничных позвонков имеет 5 сегментов.
- Крестцовый отдел – эта часть органа представлена так же пятью сегментами.
- Копчиковый – у разных людей эта часть может быть короче или длиннее, содержит от одного до трех сегментов.
Однако спинной мозг взрослого человека несколько короче, чем длина позвоночного столба, поэтому сегменты спинного мозга не полностью соответствуют расположению соответствующих позвонков, а находятся несколько выше.
Расположение сегментов относительно позвонков можно представить следующим образом:
- В шейной части соответствующие отделы находятся примерно на уровне одноименных позвонков.
- Верхние грудные и восьмой шейный сегменты на один уровень выше, чем одноименные позвонки.
- В среднем грудном отделе сегменты уже на 2 позвонка выше одноименных участков позвоночного столба.
- Нижний грудной отдел – расстояние увеличивается еще на один позвонок.
- Поясничные сегменты располагаются на уровне грудных позвонков в нижней части этого отдела позвоночника.
- Крестцовый и копчиковый отделы центральной нервной системы соответствуют 12 грудному и 1 поясничному позвонкам.
Эти соотношения очень важны для анатомов и нейрохирургов.
Спинномозговые корешки
Спинной мозг, спинномозговые нервы и корешки – неразделимые между собой структуры, функция которых прочно связана.
Корешки спинного мозга располагаются в позвоночном канале и не выходят из него непосредственно. Между ними на уровне внутренней части межпозвоночного отверстия должен образовываться единый спинномозговой нерв.
Функции корешков спинного мозга различны:
- Передние корешки всегда отходят от органа. В состав передних корешков входят аксоны, которые направляются от центральной нервной системы к периферии. Так, в частности, осуществляется двигательная функция органа.
- Задние корешки имеют в составе чувствительные волокна. Они направляются от периферии к центру, то есть входят в мозговой тяж. Благодаря им может осуществляться сенсорная функция.
Соответственно сегментам корешки образуют 31 пару спинномозговых нервов, которые уже выходят из канала через межпозвоночные отверстия. Далее нервы осуществляют свою непосредственную функцию, разделяются на отдельные волокна и иннервируют мышцы, связки, внутренние органы и другие элементы тела.
Очень важно отличать между собой передние и задние корешки. Хоть они и сливаются между собой, образуя единый нерв, их функции совершенно различны. Аксоны первых направляются к периферии, в то время как составляющие задних корешков, наоборот, возвращаются к центру.
Рефлексы спинного мозга
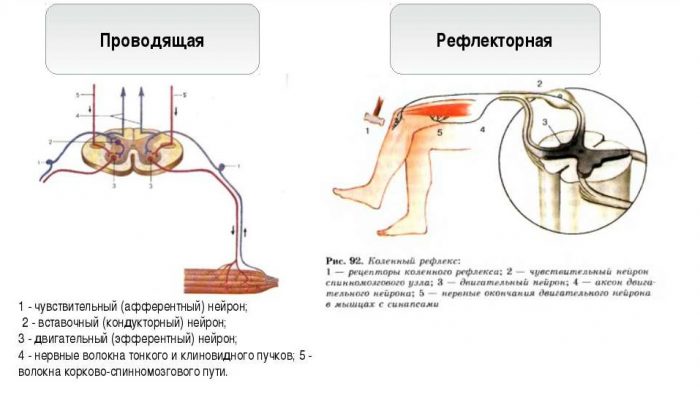
Знание функций этого важного элемента нервной системы невозможно без понимания простой рефлекторной дуги. На уровне одного сегмента она имеет довольно краткий путь:
Рефлексы спинного мозга люди имеют с рождения и по ним можно определить функциональную состоятельность отдельного участка этого органа.
Представить рефлекторную дугу можно следующим образом:
- Начинается этот путь от специального нервного звена, называемого рецептором. Эта структура воспринимает импульсы из внешней среды.
- Далее путь нервного импульса лежит по центростремительным чувствительным волокнам, являющимся аксонами периферических нейронов. Они несут информацию в центральную нервную систему.
- Нервный импульс должен войти в нервный тяж, это происходит через задние корешки к ядрам задних рогов.
- Следующий элемент присутствует не всегда. Им является центральное звено, передающее импульс с задних на передние рога.
- Важнейшее звено рефлекторной дуги – эффекторное. Располагается в передних рогах. Отсюда импульс идет на периферию.
- По передним рогам раздражение от нейронов передается на эффектор – орган, осуществляющий непосредственную деятельность. Чаще всего им является скелетная мышцы.
Такой непростой путь проходит импульс от нейронов, например, при постукивании молоточком по сухожилиям колена.
Спинной мозг: функции
Какую функцию выполняет спинной мозг? Характеристика роли этого органа описывается в серьезных научных томах, но её можно свести к двум основным задачам:
- Рефлекторная.
- Проводниковая.
Выполнение этих задач – очень непростой процесс. Возможность их осуществления позволяет нам двигаться, получать информацию от окружающей среды и отвечать на раздражение.
Рефлекторная функция спинного мозга во многом описывается характеристикой рефлекторной дуги, представленной выше. Эта функция спинного мозга заключается в передаче импульса от периферии к центру и ответе на неё. Важнейший отдел центральной нервной системы получает информацию от рецепторов и передает двигательный импульс на скелетные мышцы.
Проводниковая функция спинного мозга осуществляется белым веществом, а именно проводниковыми путями. Характеристика отдельных путей довольно сложная. Одни проводящие волокна направляются вверх к головному отделу, другие исходят оттуда.
Теперь вы имеете общее представление о таком органе, как спинной мозг, строение и функции которого определяют особенности нашего взаимодействия с окружающим миром.
Клиническая роль
Для чего может быть использована представленная информация в практической медицине? Знание особенностей строения и функций органа необходимо для осуществления диагностической и лечебной деятельности:
- Понимание анатомических особенностей позволяет вовремя диагностировать определенные патологические процессы. Снимок МРТ невозможно расшифровать без четкого понимания нормального строения нервной системы.
- Оценка клинических данных также основывается на особенностях строения и функционирования нервной системы. Снижение или усиление определенных нервных рефлексов помогает установить локализацию поражения.
- Понимание анатомических особенностей позволяет хирургам проводить точные операции на органах нервной системы. Врач будет воздействовать на определенный участок ткани, не затрагивая другие отделы органа.
- Понимание функций мозга должно способствовать разработке правильных методов консервативного лечения. Восстановительные процедуры при органических поражениях нервной системы основываются на понимании функционирования спинного мозга.
- Наконец, причину смерти человека от заболеваний нервной системы невозможно установить без знаний об анатомии и функционировании составляющих её органов.
Полученные веками исследований знания об особенностях нервной системы позволяют врачебную деятельность на высоком современном уровне.
(medulla spinalis) - часть центральной нервной системы, расположенная в позвоночном канале. Спинной мозг имеет вид тяжа белого цвета, несколько сплющенного спереди назад в области утолщений и почти круглого в других отделах. В позвоночном канале простирается от уровня нижнего края большого затылочного отверстия до межпозвоночного диска между I и II поясничными позвонками. Вверху спинной мозг переходит в ствол головного мозга, а внизу, постепенно уменьшаясь в диаметре, заканчивается мозговым конусом. У взрослых cпинной мозг значительно короче позвоночного канала, его длина варьирует от 40 до 45 см. Шейное утолщение cпинного мозга расположено на уровне III шейного и I грудного позвонка; пояснично-крестцовое утолщение находится на уровне Х-XII грудного позвонка. Передняя срединная щель и задняя срединная борозда делят cпинной мозг на симметричные половины. На поверхности cпинной мозг в местах выхода вентральных (передних) и дорсальных (задних) корешков выявляются две менее глубокие борозды: передняя латеральная и задняя латеральная. Отрезок cпинной мозг, соответствующий двум парам корешков (два передних и два задних), называется сегментом.
Выходящие из сегментов cпинной мозг передние и задние корешки объединяются в 31 пару спинномозговых нервов. Передний корешок образован отростками двигательных нейронов ядер передних столбов серого вещества. В состав передних корешков VIII шейного, XII грудного, двух верхних поясничных сегментов наряду с аксонами двигательных соматических нейронов входят нейриты клеток симпатических ядер боковых столбов, а в передние корешки II-IV крестцовых сегментов включаются отростки нейронов парасимпатических ядер латерального промежуточного вещества cпинной мозг. Задний корешок представлен центральными отростками ложноуниполярных (чувствительных) клеток, располагающихся в спинномозговом узле. Через серое вещество cпинного мозга по всей его длине проходит центральный канал, который, краниально расширяясь, переходит в IV желудочек головного мозга, а в каудальном отделе мозгового конуса образует терминальный желудочек.
Серое вещество cпинного мозга, состоящее преимущественно из тел нервных клеток, находится в центре. На поперечных срезах оно напоминает по форме букву Н или имеет вид «бабочки», передние, задние и боковые отделы которой образуют рога серого вещества.
Передний рог несколько утолщен и расположен вентрально. Задний рог представлен узкой дорсальной частью серого вещества, распространяющегося почти до наружной поверхности cпинного мозга. Латеральное промежуточное серое вещество образует боковой рог.
Продольные скопления серого вещества cпинного мозга называются столбами. Передний и задний столбы имеются на всем протяжении cпинного мозга. Боковой столб несколько короче, он начинается на уровне VIII шейного сегмента и простирается до I-II поясничных сегментов. В столбах серого вещества нервные клетки объединены в более или менее четкие группы-ядра. Вокруг центрального канала располагается центральное студенистое вещество.
Белое вещество занимает периферические отделы cпинного мозга и состоит из отростков нервных клеток. Борозды, расположенные на наружной поверхности cпинного мозга, делят белое вещество на передний, задний и боковой канатики. Нервные волокна, единые по происхождению и функции, внутри белого вещества объединяются в пучки или тракты, которые имеют четкие границы и занимают определенное положение в канатиках.
В спинном мозге функционируют три системы проводящих путей: ассоциативные (короткие), афферентные (чувствительные) и эфферентные (двигательные). Короткие ассоциативные пучки соединяют между собой сегменты cпинного мозга. Чувствительные (восходящие) тракты направляются к центрам головного мозга. Нисходящие (двигательные) тракты обеспечивают связь головного мозга с двигательными центрами спинного мозга.
Вдоль спинного мозга располагаются кровоснабжающие его артерии: непарная передняя спинальная артерия и парная задняя спинальная артерия, которые формируются крупными радикуломедуллярными артериями. Поверхностные артерии cпинного мозга связаны между собой многочисленными анастомозами. Венозная кровь от спинного мозга оттекает через поверхностные продольные вены и анастомозы между ними по корешковым венам во внутреннее позвоночное венозное сплетение.
Спинной мозг покрыт плотным чехлом твердой мозговой оболочки, отростки которой, отходящие у каждого межпозвоночного отверстия, покрывают корешок и спинномозговой узел. Пространство между твердой оболочкой и позвонками (эпидуральное пространство) заполнено венозным сплетением и жировой тканью. Кроме твердой мозговой оболочки cпинного мозга покрыт также паутинной и мягкой мозговыми оболочками. Между мягкой мозговой оболочкой и спинным мозгом расположено субарахноидальное пространство cпинного мозга, заполненное цереброспинальной жидкостью.
Выделяют две основные функции cпинного мозга: собственную сегментарно-рефлекторную и проводниковую, обеспечивающую связь между головным мозгом, туловищем, конечностями, внутренними органами и др. По задним корешкам cпинного мозга передаются чувствительные сигналы (центростремительные, афферентные), а по передним корешкам - двигательные (центробежные, эфферентные) сигналы.
Собственный сегментарный аппарат cпинного мозга состоит из нейронов различного функционального назначения: чувствительных, двигательных (альфа-, гамма-мотонейронов), вегетативных, вставочных (сегментарных и межсегментарных интернейронов). Все они имеют прямые или опосредованные синаптические связи с проводниковыми системами спинного мозга. Нейроны cпинного мозга обеспечивают рефлексы на растяжение мышц - миотатические рефлексы. Они являются единственными рефлексами спинного мозга, при которых имеется прямое (без участия вставочных нейронов) управление мотонейронами с помощью сигналов, поступающих по афферентным волокнам от мышечных веретен.
МЕТОДЫ ИССЛЕДОВАНИЯ
Миотатические рефлексы проявляются укорочением мышцы в ответ на ее растяжение при ударе неврологическим молоточком по сухожилию. Они отличаются локальностью, и по их состоянию устанавливается топика поражения cпинного мозга. Важное значение имеет исследование поверхностной и глубокой чувствительности. При поражении сегментарного аппарата cпинного мозга нарушается чувствительность в соответствующих дерматомах (диссоциированная или тотальная анестезия, гипестезия, парестезии), изменяются вегетативные спинальные рефлексы (висцеро-моторные, вегетативно-сосудистые, мочеиспускательные и др.).
По состоянию двигательной функции конечностей (верхних и нижних), а также по мышечному тонусу, выраженности глубоких рефлексов, наличию патологических кистевых и стопных знаков можно оценить сохранность функций эфферентных проводников боковых и передних канатиков cпинного мозга. Определение зоны нарушения болевой, температурной, тактильной, суставно-мышечной и вибрационной чувствительности позволяет предположить уровень поражения боковых и задних канатиков cпинного мозга Этому способствует исследование дермографизма, потоотделения, вегетативно-трофических функций.
Для уточнения топики патологического очага и его взаимоотношений с окружающими тканями, а также для определения характера патологического процесса (воспалительный, сосудистый, опухолевый и др.), решения вопросов лечебной тактики проводят дополнительные исследования. Во время спинномозговой пункции оценивают исходное ликворное давление, проходимость субарахноидального пространства (ликвородинамические пробы); цереброспинальную жидкость подвергают лабораторному исследованию.
Важную информацию о состоянии двигательных и чувствительных нейронов cпинного мозга получают при электромиографии, электронейромиографии, позволяющих определить скорость проведения импульсов по чувствительным и двигательным нервным волокнам, регистрировать вызванные потенциалы спинного мозга.
С помощью рентгенологического исследования выявляют поражение позвоночника и содержимого позвоночного канала (оболочки спинного мозга, сосуды и др.). Кроме обзорной спондилографии при необходимости проводят томографию, позволяющую детализировать структуры позвонков, размеры позвоночного канала, обнаружить кальцификацию мозговых оболочек и др. Высокоинформативными методами рентгенологического исследования являются пневмомиелография, миелография с рентгеноконтрастными веществами, а также селективная спинальная ангиография, веноспондилография.
Анатомические контуры позвоночника, структур позвоночного канала спинного мозга хорошо визуализируются с помощью компьютерной томографии, магнитно-резонансной томографии. Определить уровень блока субарахноидального пространства можно с помощью радиоизотопной (радионуклидной) миелографии. В диагностике различных поражений cпинного мозга используют термографию.
Топическая диагностика
Поражения cпинного мозга проявляются симптомами раздражения или выпадения функции двигательных, чувствительных и вегетативно-трофических нейронов. Клинические синдромы зависят от локализации патологического очага по поперечнику и длиннику спинного мозга, топический диагноз основывается на совокупности симптомов нарушения функции как сегментарного аппарата, так и проводников cпинного мозга. При поражении переднего рога или переднего корешка cпинного мозга развивается вялый парез или паралич соответствующего миотома с атрофией и атонией иннервируемых мышц, угасают миотатические рефлексы, на электромиограмме выявляются фибрилляция или «биоэлектрическое молчание». При патологическом процессе в области заднего рога или заднего корешка нарушается чувствительность в соответствующем дерматоме, снижаются или исчезают глубокие (миотатические) рефлексы, дуга которых проходит через пораженный корешок и сегмент cпинного мозга. При поражении заднего корешка вначале возникают корешковые стреляющие боли в зоне соответствующего дерматома, затем снижаются или утрачиваются все виды чувствительности. При разрушении заднего рога, как правило, расстройства чувствительности имеют диссоциированный характер (выпадает болевая и температурная чувствительность, сохраняется тактильная и суставно-мышечная). Двустороннее симметрические диссоциированное расстройство чувствительности развивается при поражении передней серой спайки cпинного мозга. При поражении нейронов боковых рогов возникают вегетативно-сосудистые, трофические расстройства и нарушения потоотделения, пиломоторных реакций (см. Вегетативная нервная система).
Поражение проводниковых систем приводит к более распространенным неврологическим расстройствам. Например, при разрушении пирамидных проводников в боковом канатике cпинного мозга развивается спастический паралич (парез) всех мышц, иннервируемых нейронами, расположенными в нижележащих сегментах. Повышаются глубокие рефлексы, появляются патологические кистевые или стопные знаки. При поражении проводников чувствительности в боковом канатике наступает анестезия книзу от уровня патологического очага и на противоположной от очага стороне. Закон эксцентрического расположения длинных проводников (Ауэрбаха - Флатау) позволяет дифференцировать развитие интрамедуллярного и экстрамедуллярного патологического процесса по направлению распространения расстройств чувствительности: восходящий тип расстройств чувствительности свидетельствует об экстрамедуллярном процессе, нисходящий - об интрамедуллярном. Аксоны вторых чувствительных нейронов (клетки заднего рога) переходят в боковой канатик противоположной стороны через два вышележащих сегмента cпинного мозга, поэтому при выявлении верхней границы проводниковой анестезии следует предполагать, что патологический очаг расположен на два сегмента cпинного мозга выше верхней границы расстройств чувствительности. При разрушении заднего канатика нарушается суставно-мышечная вибрационная и тактильная чувствительность на стороне очага, появляется сенситивная атаксия. При поражении всего бокового канатика на стороне патологического очага возникает центральный паралич, а на противоположной стороне - проводниковая болевая и температурная анестезия (Броун-Секара синдром).
Различают несколько основных симптомокомплексов поражения на различных уровнях. Поражение всего поперечника cпинного мозга в верхнешейном отделе (сегменты cпинного мозга) проявляется вялым параличом мышц шеи, параличом диафрагмы, спастической тетраплегией, анестезией с уровня шеи и книзу, нарушением функции тазовых органов по центральному типу (задержка мочи и кала); возможны корешковые боли в шее и затылке. Поражение на уровне шейного утолщения (сегменты Су-ThI) приводит к вялому параличу верхних конечностей с атрофией мышц, исчезновением глубоких рефлексов на руках, спастическому параличу нижних конечностей, общей анестезии ниже уровня поражения, нарушению функции тазовых органов по центральному типу. Разрушение клеток бокового рога на уровне CVIII-ThI вызывает Бернара - Горнера синдром. Поражение грудных сегментов характеризуется нижней спастической параплегией, проводниковой парастезией, верхняя граница которой соответствует уровню расположения патологического очага, задержкой мочи и кала. При поражении верхних и средних грудных сегментов затрудняется дыхание из-за паралича межреберных мышц; поражение сегментов ТХ-XII сопровождается параличом мышц брюшного пресса. Выявляются атрофия и слабость мышц спины. Корешковые боли носят опоясывающий характер. Поражение пояснично-крестцового утолщения (сегменты LI-SII) вызывает вялый паралич и анестезию нижних конечностей, задержку мочи и кала, нарушение потоотделения и пиломоторной реакции кожи нижних конечностей. Поражение сегментов эпиконуса (синдром эпиконуса Минора) проявляется вялым параличом мышц миотомов LV-SII с исчезновением ахилловых рефлексов (при сохранности коленных), анестезией в зоне этих же дерматомов, задержкой мочи и кала, импотенцией. Поражение сегментов конуса (сегменты SIII-CoI) характеризуется нарушением функции тазовых органов по периферическому типу с истинным недержанием мочи и кала, отсутствием позывов к мочеиспусканию и дефекации, анестезией в аногенитальной зоне (седловидная анестезия), импотенцией.
При разрушении патологическим процессом не всего, а только части поперечника cпинного мозга клиническая картина складывается из различных сочетаний нарушений движения, координации, поверхностной и глубокой чувствительности, расстройств функции тазовых органов и трофики (пролежни и др.) в денервированной зоне. Наиболее часто встречаются следующие варианты неполного поражения поперечника cпинного мозга: 1) поражение передней (вентральной) половины поперечника cпинного мозга, характеризующееся периферическим параличом соответствующих миотомов, центральным параличом и проводниковой болевой и температурной анестезией ниже уровня патологического очага, нарушением функции тазовых органов (синдром Преображенского); 2) поражение одной половины поперечника cпинного мозга (правой или левой), клинически проявляющееся синдромом Броун-Секара; 3) поражение задней трети поперечника cпинного мозга, характеризующееся нарушением глубокой, тактильной и вибрационной чувствительности, сенситивной атаксией, проводниковыми парастезиями (синдром Вильямсона); 4) поражение передних рогов cпинного мозга, вызывающее периферический паралич соответствующих миотомов (полиомиелитический синдром); 5) поражение центромедуллярной зоны или заднего рога cпинного мозга, проявляющееся диссоциированной сегментарной анестезией в соответствующих дерматомах (сирингомиелический синдром).
В топической диагностике поражений cпинного мозга важно помнить о несоответствии уровня расположения сегментов cпинного мозга и тел позвонков. Следует учитывать, что при остром поражении шейных или грудных сегментов (травме, гематомиелии, миелоишемии и др.) развивающийся паралич нижних конечностей сопровождается атонией мышц, отсутствием коленных и ахилловых рефлексов (закон Бастиана). Для медленного развития процесса такой локализации (например, при опухоли) характерны симптомы спинального автоматизма с защитными рефлексами. При некоторых поражениях задних канатиков на уровне шейных сегментов cпинного мозга (опухоль, бляшка рассеянного склероза, спондилогенная миелоишемия, арахноидит) в момент наклона головы кпереди возникает внезапная пронизывающая все тело боль, подобная удару электрическим током (симптом Лермитта). Для топической диагностики важное значение имеет последовательность присоединения симптомов нарушения функции структур спинного мозга.
ПАТОЛОГИЯ
Пороки развития cпинного мозга могут быть незначительными, без выраженных нарушений функции и крайне тяжелыми, с почти полным отсутствием, недоразвитием cпинного мозга. Наиболее часто пороки развития наблюдаются в пояснично-крестцовых отделах cпинного мозга нередко они сочетаются с аномалиями развития позвоночника, головного мозга и черепа, а также других органов. Незначительные нарушения развития cпинного мозга под влиянием внешних и внутренних причин могут явиться в более поздние периоды жизни причиной неврологических расстройств.
Самый тяжелый порок развития cпинного мозга - амиелия (отсутствие спинного мозга), при которой отмечается незаращение твердой мозговой оболочки, позвонков и мягких тканей. Из-за отсутствия задних отделов позвонков позвоночный канал имеет вид канавки, на дне которой располагается вентральная часть твердой мозговой оболочки. Спинной мозг при этом может быть представлен отдельными участками неправильно сформированной нервной ткани, имеющей вид розоватой массы, содержащей большое количество кровеносных сосудов. Амиелия обычно сочетается с акранией и анэнцефалией. Плод с таким пороком развития чаще всего нежизнеспособен.
Ателомиелия (миелодисплазия) - недоразвитие какого-либо участка cпинного мозга. Наиболее часто встречается недоразвитие крестцовой части cпинного мозга, что сопровождается недержанием мочи и кала, отсутствием ахилловых рефлексов, расстройством чувствительности в области промежности, импотенцией. Нередко сочетается со spina bifida occulta, плоскостопием, косолапостью.
Микромиелия характеризуется уменьшением поперечного размера cпинного мозга, количества нервных клеток в передних и задних рогах, отсутствием некоторых проводящих путей. Клинически проявляется недоразвитием конечностей и парезами мышц по периферическому типу.
Диастематомиелия (дипломиелия, дупликация, гетеротопия) - удвоение cпинного мозга на всем его протяжении или на отдельных участках. Степень выраженности и варианты этой аномалии разнообразны: от почти нормально сформированного второго cпинного мозга до маленького дополнительного cпинного мозга, имеющего вид инкапсулированного образования, напоминающего опухоль, местами спаянного с основным cпинным мозгом. При гистологическом исследовании это образование имеет строение cпинного мозга Диастемомиелия в половине случаев сочетается со spina bifida, в частности с миеломенингоцеле. Реже наблюдается сочетание с другими пороками развития позвоночника - остеохондроматозом с образованием костных и костно-хондроматозных отростков, выстоящих в позвоночный канал и отделяющих два спинных мозга друг от друга. Иногда cпинной мозг разделяет соединительнотканная мембрана, в толще которой могут обнаруживаться костные и хрящевые включения. Диастемомиелия сопровождается и расширением позвоночного канала, однако в ряде случаев изменения позвоночника и его канала отсутствуют. Этот порок развития встречается сравнительно редко. Клинически может не проявляться. В ряде случаев сопровождается неврологической симптоматикой, чаще всего при сочетании со spina bifida типа миеломенингоцеле. Наблюдаются парезы, параличи, нарушения функции тазовых органов, расстройства чувствительности. Дополнительный cпинного мозга, представляющий собой небольшое опухолевидное образование, может вызывать компрессию cпинного мозга с развитием соответствующих неврологических симптомов, блоком субарахноидального пространства и белково-клеточной диссоциацией в цереброспинальной жидкости.
Наиболее часто порок развития cпинного мозга наблюдается при различных формах spina bifida. К ним относится рахишизис полный или частичный с одновременным незаращением мягких тканей, позвоночника и спинного мозга, который представляет собой несомкнувшуюся трубку и имеет вид красновато-бархатистой массы. Нередко одновременно отмечаются различные пороки развития головного мозга вплоть до анэнцефалии и других органов. Плоды с рахишизисом, особенно полным, нежизнеспособны.
Кистозные формы spina bifida (спинномозговые грыжи) - грыжевидные выпячивания мозговых оболочек, нервных корешков и cпинного мозга в щели дужек позвонков. В зависимости от того, что входит в состав грыжевого мешка и где располагается цереброспинальная жидкость (между оболочками cпинного мозга или в центральном канале), различают несколько форм: менингоцеле, миеломенингоцеле, менингорадикулоцеле, миелоцистоцеле.
Менингоцеле - выпячивание через дефект в позвоночнике только оболочек cпинного мозга. При миеломенингоцеле через дефект в позвоночнике помимо оболочек выпячивается уродливо развитый cпинной мозг и его корешки. Обычно cпинной мозг находится в центральной части грыжевого выпячивания и имеет вид незамкнувшейся в трубку зародышевой мозговой пластины. В случае менингорадикулоцеле помимо оболочек в грыжевой мешок вовлекаются уродливо развитые корешки спинного мозга. При миелоцистоцеле цереброспинальная жидкость скапливается в расширенном центральном канале, cпинной мозг вместе с оболочками выпячивается в щель позвоночника. Стенка грыжи состоит не только из кожи и оболочек Сcпинного мозга, но и мозгового вещества.
Spina bifida occulta - скрытое незаращение дужек позвонков - может сопровождаться миелодисплазией. Spina bifida complicata характеризуется наличием опухолевидного образования, чаще всего представляющего собой разрастание жировой и фиброзной ткани, в которое нередко вовлекается дефектно развитый спинной мозг и корешки. Spina bifida anterior-расщепление тел позвонков: при этой форме также; может отмечаться аномалия развития спинного мозга.
Наиболее часто spina bifida локализуется в пояснично-крестцовом отделе позвоночника, поэтому порок развития cпинного мозга наблюдается в основном в его нижних отделах и корешках конского хвоста. Характерны вялые парезы и параличи нижних конечностей, расстройства чувствительности в зоне иннервации поясничных и крестцовых корешков, нарушения функции тазовых органов, трофические и вазомоторные нарушения и изменения рефлексов на нижних конечностях. Наиболее грубые неврологические симптомы бывают при миеломенингоцеле, менингорадикулоцеле и миелоцистоцеле.
Спинномозговые грыжи часто сопровождаются гидроцефалией. Нередко spina bifida сопутствует деформация стоп, в частности косолапость. При скрытой форме spina bifida могут наблюдаться как симптомы выпадения функцийcпинного мозга и его корешков, так и симптомы раздражения в виде болей, гиперестезии, парестезии, повышения рефлексов, ночного недержания мочи.
Встречаются аномалии развития сосудов cпинного мозга в виде мешотчатых артериальных и, чаще всего, артериовенозных аневризм с варикозным расширением вен (варикоз).
Диагноз различных форм spina bifida не представляет трудностей. Он основан на характере местных изменений, степени выраженности неврологических расстройств и данных рентгенографии позвоночника. Для уточнения содержимого спинномозговой грыжи используют герниографию, эндогерниоскопию, ультразвуковое исследование. Сосудистые аномалии cпинного мозга обнаруживают при селективной спинальной ангиографии, миелографии с амипаком, магнитно-резонансной томографии.
ЛЕЧЕНИЕ
Оперативному вмешательству подлежат лишь спинномозговые грыжи. Грыжевой мешок иссекают, отделяют и погружают в просвет позвоночного канала нервные элементы, содержащиеся в нем, с последующим зашиванием оставшихся внутренних стенок грыжевого мешка и пластикой дефекта в дужках позвонков.
Наличие при spina bifida occulta синдрома раздражения корешков cпинного мозга, чаще всего в виде болей, может явиться показанием к операции удаления несросшихся дужек позвонков и патологических образований, расположенных на этом уровне. При диастематомиелии дополнительный cпинного мозга в виде инкапсулированного небольшого образования, вызывающего компрессию основного cпинного мозга, удаляют. Аномалии сосудистой системы с наличием болевого синдрома, нарастанием неврологической симптоматики подлежат оперативному лечению. При остальных пороках развития cпинного мозга может быть применена консервативная терапия (ЛФК, массаж, общеукреляющее лечение).
ЗАБОЛЕВАНИЯ
Инфекционные поражения cпинного мозга вызываются вирусами, бактериями, в т.ч. микобактериями туберкулеза и лепры, бледной трепонемой. Возможны воспалительные заболевания cпинного мозга как осложнения опоясывающего лишая, бруцеллеза, пневмонии, кори, ветряной оспы, эпидемического паротита. Нередко cпинного мозга вовлекается в патологический процесс при менингитах, энцефалитах, миелополирадикулоневрите, миелинизирующих заболеваниях, амиотрофическом боковом склерозе, при синдроме приобретенного иммунного дефицита и др. Особыми формами инфекционного поражения cпинного мозга являются спинная сухотка и туберкулема спинного мозга. Вторичное поражение cпинного мозга возможно при распространении воспалительного процесса из окружающих его тканей, например, при арахноидите, эпидурите, спондилите.
Абсцесс спинного мозга возникнет редко. Обусловлен нагноением дермоидных кист и синусов спинного мозга, инкапсулированных гематом, эхинококка спинного мозга и др. Формированию абсцесса cпинного мозга могут предшествовать инфекции, гнойные процессы в других органах и тканях, а также факторы, снижающие иммунитет.
Клинические проявления соответствуют локализации абсцесса, отношению его к оболочкам, корешкам и собственно cпинного мозга, размерам гнойного очага. Возникают боли оболочечно-корешкового характера, прогрессируют симптомы компрессии cпинного мозга; парезы, параличи и нарушения чувствительности проводникового характера. При локализации абсцесса в области конского хвоста ведущим в клинической картине является корешковый болевой синдром. Обычно в области, соответствующей локализации гнойного процесса, наблюдаются пастозность и легкая гиперемия кожи, резко болезненна перкуссия остистых отростков.
Локальные симптомы развиваются на фоне общего недомогания, астении, других проявлений интоксикации, субфебрилитета. При подозрении на абсцесс cпинного мозга больного необходимо госпитализировать. Диагноз уточняют в стационаре. Показано хирургическое лечение с последующим проведением противовоспалительной, десенсибилизирующей и общеукрепляющей терапии.
Эпидурит (воспалительный процесс в эпидуральной клетчатке cпинного мозга) возникает при острых гнойных процессах различной локализации, а также при ревматизме, сифилисе, туберкулезе и травмах. Течение острое или хроническое. При остром гнойном эпидурите наблюдаются гнойное расплавление и отек эпидуральной клетчатки. При хронических формах образуются плотные фиброзные рубцы, муфтой охватывающие твердую мозговую оболочку и сдавливающие cпинной мозг. Процесс может быть распространенным и ограниченным.
Выделяют три основных клинических признака эпидурита: оболочечно-корешковые боли, синдром нарастающего сдавления спинного мозга и наличие гнойного очага в организме в момент появления этих симптомов или в недавнем прошлом. В остром периоде резкие боли корешково-оболочечного характера вызывают ограничение подвижности позвоночника, изменение походки со стремлением щадить пояснично-грудной отдел позвоночника. Перкуссия и пальпация остистых отростков резко болезненны. Наблюдается пастозность мягких тканей над остистыми отростками и паравертебрально. Локальность болевого синдрома свидетельствует об ограниченности процесса. Для гнойного эпидурита характерны быстрое развитие симптомов, нарастание локальной отечности тканей, прогрессирующее сдавление cпинного мозга на ограниченном участке с развитием парезов, параличей и нарушениями чувствительности проводникового характера. При хронической форме симптомы сдавления спинного мозга грубыми рубцами развиваются медленно и проявляются на большом протяжении.
Лечение острого гнойного ограниченного эпидурита хирургическое. Оперативные вмешательства при распространенных рубцовых процессах нецелесообразны. Рекомендуются курсы противовоспалительной и рассасывающей терапии, бальнеотерапия, грязелечение.
Вопрос о хирургическом лечении решается после обследования больного нейрохирургом. Специфическое лечение не разработано. В послеоперационном периоде проводится рассасывающая десенсибилизирующая терапия при регулярном наблюдении за динамикой неврологического процесса.
Дифференциальный диагноз проводят с туберкулезом и опухолью позвоночника. Своевременное хирургическое удаление эхинококка позвоночника, проникающего в спинномозговой канал, приводит к полному регрессу симптоматики. Для раннего выявления возможного рецидива заболевания необходимо регулярное наблюдение за больным.
Дегенеративно-дистрофические поражения спинного мозга наблюдаются при ряде наследственных заболеваний, например параплегии Штрюмпелля, и при метаболических нарушениях. По аутосомно-доминантному типу наследуется поражение задних канатиковcпинного мозга, которое клинически проявляется нарушением глубокой и тактильной чувствительности, астереогнозом, отсутствием ахилловых рефлексов и трофическими язвами на конечностях с припуханием пястно-фаланговых и плюснефаланговых суставов, периартикулярными остеофитами и трофическими изменениями ногтей. При сирингомиелии развивается глиоматозный процесс с образованием полостей в сером веществе спинного мозга.
Сосудистые заболевания спинного мозга разделяют на ишемические (миелоишемии), геморрагические (гематомиелия) и сочетанные. Клиническая картина нарушений спинномозгового кровообращения полиморфна. Различают острые и хронические его формы. Острая миелоишемия развивается по типу инсульта или подостро в течение 2-3 дней. Хроническая спинномозговая сосудистая недостаточность характеризуется преходящими расстройствами, возникающими или усиливающимися при функциональных нагрузках и исчезающими в покое, а также прогрессирующим течением (см. Спинальное кровообращение).
Гематомиелия - кровоизлияние в серое вещество cпинного мозга с последующим разрушением его, сдавлением проводящих путей и затеканием крови в центральный канал. Причиной гематомиелии чаще всего является травма, реже врожденная патология сосудов спинного мозга. Как правило, гематомиелия возникает на уровне шейного и поясничного утолщений cпинного мозга. Клинические симптомы развиваются остро и соответствуют локализации очагов кровоизлияния. При кровоизлиянии в серое вещество VIII шейного и I грудного сегментов cпинного мозга наблюдается синдром Бернара - Горнера, на уровне IV-V шейных сегментов паралич диафрагмы, на уровне поясничных и крестцовых отделов - расстройства функции тазовых органов. При кровоизлиянии выше поясничного утолщения возможны расстройства функции тазовых органов, нарушения чувствительности по проводниковому типу, парапарезы и параличи с повышением мышечного тонуса вследствие сдавления боковых канатиков cпинного мозга интрамедуллярной гематомой. Может наблюдаться синдром поперечного поражения спинного мозга.
Дифференциальный диагноз проводят с очаговым проявлением нейроинфекции. Уточняют диагноз в неврологическом или нейрохирургическом стационаре, где решается вопрос о хирургическом лечении (опорожнении гематомы, сдавливающей cпинного мозга) либо о проведении консервативной терапии. В резидуальном периоде заболевания по показаниям проводятся рассасывающая стимулирующая терапия, ЛФК под наблюдением невропатолога.
Опухоли спинного мозга
К первичным опухолям cпинного мозга относят новообразования, располагающиеся в позвоночном канале, которые развиваются как в ткани мозга (интрамедуллярные), так и из мозговых оболочек, корешков спинномозговых нервов, сосудов, эпидуральной клетчатки (экстрамедуллярные). У детей встречаются также врожденные гетеротопические опухоли (дермоиды, эпидермоиды, тератомы, липомы), сочетающиеся иногда с различными пороками развития. Ко вторичным опухолям относят метастатические. Экстрамедуллярные опухоли встречаются в 4 раза чаще интрамедуллярных. Первичные опухоли cпинного мозга составляют 10-12% всех опухолей ц.н.с., одинаково часто наблюдаются у мужчин и женщин.
По отношению к твердой мозговой оболочке экстрамедуллярные опухоли могут быть субдуральными, эпидуральными и эписубдуральными. В отдельную группу выделяют опухоли cпинного мозга типа песочных часов, состоящих из двух узлов, связанных между собой перешейком (один узел расположен в позвоночном канале, другой - паравертебрально или в межпозвоночном отверстии). Доброкачественными экстрамедуллярными опухолями в основном являются невриномы и менингиомы, злокачественными - саркомы, у детей - нейробластомы.
Клиническая картина опухолей cпинного мозга складывается из корешковых, сегментарных и проводниковых расстройств. Корешковые симптомы как первые проявления поражения наиболее характерны для экстрамедуллярных новообразований, чаще неврином. В зависимости от локализации патологического процесса могут возникнуть невралгия затылочных, межреберных нервов, шейно-плечевой или пояснично-крестцовый радикулит. Боли носят опоясывающий, стягивающий или простреливающий характер. Могут наблюдаться гиперестезия, парастезии, гипестезия. Иногда возникают герпетические высыпания (раздражение межпозвоночного узла). Выраженные упорные боли в нижних конечностях, пояснице, усиливающиеся в положении лежа и в ночное время, наиболее характерны для опухолей корешков конского хвоста. Сегментарные расстройства проявляются атрофическими парезами и параличами, чувствительными и вегетососудистыми нарушениями. На уровне пораженных сегментов выпадают глубокие рефлексы. Сегментарные расстройства наиболее типичны и являются первыми симптомами интрамедуллярных опухолей. Вследствие значительной протяженности интрамедуллярных опухолей и воздействия на вегетативные центры в боковых рогах С. м. наблюдается нарушение потоотделения на значительной части поверхности тела. Проводниковые расстройства характеризуются двигательными нарушениями в виде центральных парезов и параличей ниже уровня, на котором располагается опухоль, а также чувствительными расстройствами, при двустороннем поражении - тазовыми нарушениями.
Для опухолей cпинного мозга характерно прогредиентное течение. Различают три основные стадии: стадию раздражения, характеризующуюся корешковыми симптомами; стадию сдавления cпинного мозга с развитием синдрома Броун-Секара (при преимущественном сдавлении одной половины cпинного мозга); стадию поперечного поражения на различных уровнях с пара- или тетрапарезом или параличами, нарушением функции тазовых органов. В первой стадии упорные корешковые боли рано приводят к рефлекторной фиксации позвоночника в таком положении, в котором боли уменьшаются или исчезают. Это вызывает развитие сколиоза, усиление или уменьшение физиологического лордоза, кифоза, изменение походки, ограничение подвижности позвоночника. Боли могут выявляться и усиливаться при натуживании, наклоне головы и туловища, поднимании нижних конечностей (симптомы натяжения корешков на уровне опухоли); корешковые боли возникают при переходе из положения сидя в положение лежа или в положение стоя (корешковые боли положения). Поколачивание по остистому отростку позвоночника или сдавление вен шеи (симптомы Раздольского) также может вызвать появление корешковых болей и парастезий книзу от уровня расположения экстрамедуллярной опухоли.
Диагноз устанавливают на основании клинической картины, данных неврологического и инструментальных исследований. При рентгенографии у 35-40% больных обнаруживают изменения позвоночника - расширение позвоночного канала за счет истончения корней дужек позвонков на уровне расположения опухоли (симптом Элсберга - Дайка) или сдавление задней поверхности тел позвонков, расширение межпозвоночного отверстия, иногда тень опухоли. Уточнить диагноз на догоспитальном этапе можно с помощью компьютерной рентгеновской томографии и магнитно-резонансной томографии. В стационаре наличие опухоли cпинного мозга подтверждают обнаружением при люмбальной пункции блока субарахноидального пространства и белково-клеточной диссоциации в цереброспинальной жидкости. Отсутствие ликвора при люмбальной пункции в сочетании с клиническими данными может указывать на локализацию опухоли. Развитие после пункции синдрома вклинения-усиления или выявление проводниковых нарушений также подтверждает наличие экстрамедуллярной опухоли. Уровень расположения опухоли устанавливают по данным миелографии, веноспондилографии, спинальной ангиографии, электрофизиологических исследований.
Лечение опухолей cпинного мозга хирургическое. При злокачественном характере процесса или частичном удалении опухоли лечение должно быть комбинированным (хирургическое с последующей лучевой терапией или химиотерапией). Операцию проводят под интубационным наркозом с применением деполяризующих миелорелаксантов. В послеоперационном периоде кроме антибактериальной и симптоматической терапии необходимы тщательный уход, направленный на предупреждение трофических поражений кожи, контроль за функцией тазовых органов. При обширной ламинэктомии, особенно в шейном отделе позвоночника, необходимо решать вопрос о его фиксации корсетом либо хирургическим методом. С целью восстановления утраченных функций cпинного мозга проводят ЛФК, массаж, стимулирующую терапию. После радикального удаления доброкачественной опухоли чаще всего наступает выздоровление.
Спинной мозг, medulla spinalis (греч. myelos) , лежит в позвоночном канале и у взрослых представляет собой длинный (45 см у мужчин и 41-42 см у женщин), несколько сплюснутый спереди назад цилиндрический тяж, который вверху (краниально) непосредственно переходит в продолговатый мозг, а внизу (каудально) оканчивается коническим заострением, conus medullaris, на уровне II поясничного позвонка. Знание этого факта имеет практическое значение (чтобы не повредить спинной мозг при поясничном проколе с целью взятия спинномозговой жидкости или с целью спинномозговой анестезии, надо вводить иглу шприца между остистыми отростками III и IV поясничных позвонков). От conus medullaris отходит книзу так называемая концевая нить, filum terminale, представляющая атрофированную нижнюю часть спинного мозга, которая внизу состоит из продолжения оболочек спинного мозга и прикрепляется ко II копчиковому позвонку.
Спинной мозг на своем протяжении имеет два утолщения, соответствующих корешкам нервов верхней и нижней конечностей: верхнее из них называется шейным утолщением, intumescentia cervicalis, а нижнее - пояснично-крестцовым, intumescentia lumbosacralis. Из этих утолщений более обширно пояснично-крестцовое, но более дифференцировано шейное, что связано с более сложной иннервацией руки как органа труда.
Образовавшимися вследствие утолщения боковых стенок спинномозговой трубки и проходящими по средней линии передней и задней продольными бороздами: глубокой fissura mediana anterior, и поверхностной, sulcus medianus posterior, спинной мозг делится на две симметричные половины - правую и левую; каждая из них в свою очередь имеет слабо выраженную продольную борозду, идущую по линии входа задних корешков (sulcus posterolateralis) и по линии выхода передних корешков (sulcus anterolateralis). Эти борозды делят каждую половину белого вещества спинного мозга на три продольных канатика: передний - funiculus anterior, боковой - funiculus lateralis и задний - funiculus posterior. Задний канатик в шейном и верхнегрудном отделах делится еще промежуточной бороздкой, sulcus intermedius posterior, на два пучка: fasciculus gracilis и fasciculus cuneatus. Оба эти пучка под теми же названиями переходят вверху на заднюю сторону продолговатого мозга.
На той и другой стороне из спинного мозга выходят двумя продольными рядами корешки спинномозговых нервов. Передний корешок, radix ventralis s. anterior, выходящий через sulcus anterolateralis, состоит из нейритов двигательных (центробежных, или эфферентных) нейронов, клеточные тела которых лежат в спинном мозге, тогда как задний корешок, radix dorsalis s. posterior, входящий в sulcus posterolateralis, содержит отростки чувствительных (центростремительных, или афферентных) нейронов, тела которых лежат в спинномозговых узлах.
На некотором расстоянии от спинного мозга двигательный корешок прилегает к чувствительному и они вместе образуют ствол спинномозгового нерва, truncus n. spinalis, который невропатологи выделяют под именем канатика, funiculus. При воспалении канатика (фуникулит) возникают сегментарные расстройства одновременно двигательной и чувствительной сфер; при заболевании корешка (радикулит) наблюдаются сегментарные нарушения одной сферы - или чувствительной, или двигательной, а при воспалении ветвей нерва (неврит) расстройства соответствуют зоне распространения данного нерва. Ствол нерва обычно очень короткий, так как по выходе из межпозвоночного отверстия нерв распадается на свои основные ветви.
В межпозвоночных отверстиях вблизи места соединения обоих корешков задний корешок имеет утолщение - спинномозговой узел, ganglion spinale, содержащий ложноуниполярные нервные клетки (афферентные нейроны) с одним отростком, который делится затем на две ветви: одна из них, центральная, идет в составе заднего корешка в спинной мозг, другая, периферическая, продолжается в спинномозговой нерв.
Таким образом, в спинномозговых узлах отсутствуют синапсы, так как здесь лежат клеточные тела только афферентных нейронов. Этим названные узлы отличаются от вегетативных узлов периферической нервной системы, так как в последних вступают в контакты вставочные и эфферентные нейроны. Спинномозговые узлы крестцовых корешков лежат внутри крестцового канала, а узел копчикового корешка - внутри мешка твердой оболочки спинного мозга. Вследствие того что спинной мозг короче позвоночного канала, место выхода нервных корешков не соответствует уровню межпозвоночных отверстий. Чтобы попасть в последние, корешки направляются не только в стороны от мозга, но еще и вниз, при этом тем отвеснее, чем ниже они отходят от спинного мозга. В поясничной части последнего нервные корешки спускаются к соответствующим межпозвоночным отверстиям параллельно filum terminate, облекая ее и conus medullaris густым пучком, который носит название конского хвоста, cauda equina.
Внутреннее строение спинного мозга. Спинной мозг состоит из серого вещества, содержащего нервные клетки, и белого вещества, слагающегося из миелиновых нервных волокон.
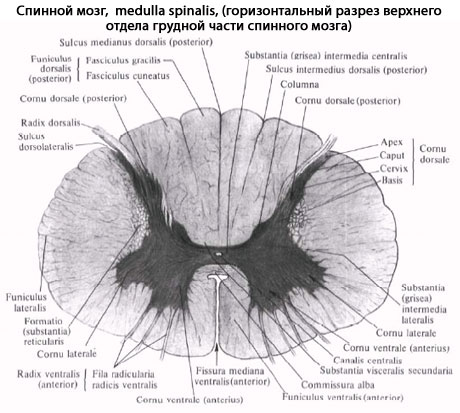
А. Серое вещество, substantia grisea , заложено внутри спинного мозга и окружено со всех сторон белым веществом. Серое вещество образует две вертикальные колонны, помещенные в правой и левой половинах спинного мозга. В середине его заложен узкий центральный канал, canalis centralis, спинного мозга, проходящий во всю длину последнего и содержащий спинномозговую жидкость.
Центральный канал является остатком полости первичной нервной трубки. Поэтому вверху он сообщается с IV желудочком головного мозга, а в области conus medullaris заканчивается расширением - концевым желудочком, ventriculus terminalis. Серое вещество, окружающее центральный канал, носит название промежуточного, substantia intermedia centralis. В каждой колонне серого вещества два столба: передний, columna anterior, и задний, columna posterior. На поперечных разрезах спинного мозга эти столбы имеют вид рогов: переднего, расширенного, cornu anterius, и заднего, заостренного, cornu posterius. Поэтому общий вид серого вещества на фоне белого напоминает букву «Н».
Серое вещество состоит из нервных клеток, группирующихся в ядра, расположение которых в основном соответствует сегментарному строению спинного мозга и его первичной трехчленной рефлекторной дуге. Первый, чувствительный, нейрон этой дуги лежит в спинномозговых узлах, периферический отросток которого начинается рецепторами в органах и тканях, а центральный в составе задних чувствительных корешков проникает через sulcus posterolateralis в спинной мозг. Вокруг верхушки заднего рога образуется пограничная зона белого вещества, представляющая собой совокупность центральных отростков клеток спинномозговых узлов, заканчивающихся в спинном мозге.
Клетки задних рогов образуют отдельные группы или ядра, воспринимающие из сомы различные виды чувствительности, - соматически-чувствительные ядра. Среди них выделяются: грудное ядро, nucleus thoracicus (columna thoracica), наиболее выраженное в грудных сегментах мозга; находящееся на верхушке рога студенистое вещество, substantia gelatinosa, а также так называемые собственные ядра, nuclei proprii. Заложенные в заднем роге клетки образуют вторые, вставочные, нейроны. В сером веществе задних рогов разбросаны также рассеянные клетки, так называемые пучковые клетки, аксоны которых проходят в белом веществе обособленными пучками волокон. Эти волокна несут нервные импульсы от определенных ядер спинного мозга в его другие сегменты или служат для связи с третьими нейронами рефлекторной дуги, заложенными в передних рогах того же сегмента. Отростки этих клеток, идущие от задних рогов к передним, располагаются вблизи серого вещества, по его периферии, образуя узкую кайму белого вещества, окружающего серое со всех сторон. Это собственные пучки спинного мозга, fasciculi proprii. Вследствие этого раздражение, идущее из определенной области тела, может передаваться не только на соответствующий ей сегмент спинного мозга, но захватывать и другие. В результате простой рефлекс может вовлекать в ответную реакцию целую группу мышц, обеспечивая сложное координированное движение, остающееся, однако, безусловнорефлекторным.
Передние рога содержат третьи, двигательные, нейроны, аксоны которых, выходя из спинного мозга, составляют передние, двигательные, корешки. Эти клетки образуют ядра эфферентных соматических нервов, иннервирующих скелетную мускулатуру, - соматически-двигательные ядра. Последние имеют вид коротких колонок и лежат в виде двух групп - медиальной и латеральной. Нейроны медиальной группы иннервируют мышцы, развившиеся из дорсальной части миотомов (аутохтонная мускулатура спины), а латеральной - мышцы, происходящие из вентральной части миотомов (вентролатеральные мышцы туловища и мышцы конечностей); чем дистальнее иннервируемые мышцы, тем латеральнее лежат иннервирующие их клетки. Наибольшее число ядер содержится в передних рогах шейного утолщения спинного мозга, откуда иннервируются верхние конечности, что определяется участием последних в трудовой деятельности человека. У последнего в связи с усложнением движений руки как органа труда этих ядер значительно больше, чем у животных, включая антропоидов.
![]()
Таким образом, задние и передние рога серого вещества имеют отношение к иннервации органов животной жизни, особенно аппарата движения, в связи с усовершенствованием которого в процессе эволюции и развивался спинной мозг. Передний и задний рога в каждой половине спинного мозга связаны между собой промежуточной зоной серого вещества, которая в грудном и поясничном отделах спинного мозга, на протяжении от I грудного до II-III поясничных сегментов особенно выражена и выступает в виде бокового рога, cornu laterale. Вследствие этого в названных отделах серое вещество на поперечном разрезе приобретает вид бабочки. В боковых рогах заложены клетки, иннервирующие вегетативные органы и группирующиеся в ядро, которое носит название columna intermediolateralis. Нейриты клеток этого ядра выходят из спинного мозга в составе передних корешков.
Б. Белое вещество, substantia alba, спинного мозга состоит из нервных отростков, которые составляют три системы нервных волокон:
- Короткие пучки ассоциативных волокон, соединяющих участки спинного мозга на различных уровнях (афферентные и вставочные нейроны).
- Длинные центростремительные (чувствительные, афферентные).
- Длинные центробежные (двигательные, эфферентные).
Первая система (коротких волокон) относится к собственному аппарату спинного мозга, а остальные две (длинных волокон) составляют проводниковый аппарат двусторонних связей с головным мозгом. Собственный аппарат включает серое вещество спинного мозга с задними и передними корешками и собственными пучками белого вещества (fasciculi proprii), окаймляющими серое в виде узкой полосы. По развитию собственный аппарат является образованием филогенетически более старым и потому сохраняет примитивные черты строения - сегментарность, отчего его называют также сегментарным аппаратом спинного мозга в отличие от остального несегментированного аппарата двусторонних связей с головным мозгом.
Таким образом, нервный сегмент - это поперечный отрезок спинного мозга и связанных с ним правого и левого спинномозговых нервов, развившихся из одного невротома (невромера). Он состоит из горизонтального слоя белого и серого вещества (задние, передние и боковые рога), содержащего нейроны, отростки которых проходят в одном парном (правом и левом) спинномозговом нерве и его корешках.
В спинном мозге различают 31 сегмент, которые топографически делятся на 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый. В пределах нервного сегмента замыкается короткая рефлекторная дуга. Так как собственный сегментарный аппарат спинного мозга возник тогда, когда еще не было головного, то функция его - это осуществление тех реакций в ответ на внешнее и внутреннее раздражения, которые в процессе эволюции возникли раньше, т. е. врожденных реакций. Аппарат двусторонних связей с головным мозгом филогенетически более молодой, так как возник лишь тогда, когда появился головной мозг. По мере развития последнего разрастались кнаружи и проводящие пути, связывающие спинной мозг с головным. Этим объясняется тот факт, что белое вещество спинного мозга как бы окружило со всех сторон серое вещество. Благодаря проводниковому аппарату собственный аппарат спинного мозга связан с аппаратом головного мозга, который объединяет работу всей нервной системы. Нервные волокна группируются в пучки, а из пучков составляются видимые невооруженным глазом канатики: задний, боковой и передний. В заднем канатике, прилежащем к заднему (чувствительному) рогу, лежат пучки восходящих нервных волокон; в переднем канатике, прилежащем к переднему (двигательному) рогу, лежат пучки нисходящих нервных волокон; наконец, в боковом канатике находятся и те и другие. Кроме канатиков, белое вещество находится в белой спайке, comissura alba, образующейся вследствие перекреста волокон спереди от substantia intermedia centralis; сзади белая спайка отсутствует.
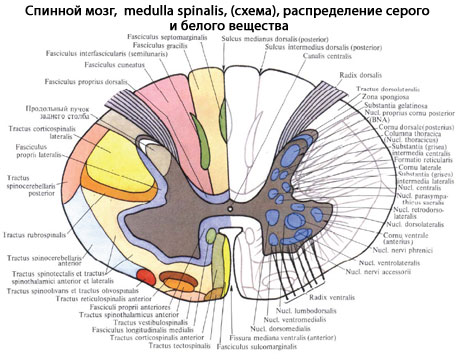
Задние канатики содержат волокна задних корешков спинномозговых нервов, слагающиеся в две системы:
- Медиально расположенный тонкий пучок, fasciculus gracilis.
- Латерально расположенный клиновидный пучок, fasciculus cuneatus. Пучки тонкий и клиновидный проводят от соответствующих частей тела к коре головного мозга сознательную проприоцептивную (мышечно-суставное чувство) и кожную (чувство стереогноза - узнавание предметов на ощупь) чувствительность, имеющую отношение к определению положения тела в пространстве, а также тактильную чувствительность.
Боковые канатики содержат следующие пучки:
А. Восходящие.
К заднему мозгу:
- tractus spinocerebellaris posterior, задний спинно-мозжечковый путь, располагается в задней части бокового канатика по его периферии;
- tractus spinocerebellaris anterior, передний спинно-мозжечковый путь, лежит вентральнее предыдущего. Оба спинно-мозжечковых тракта проводят бессознательные проприоцептивные импульсы (бессознательная координация движений).
К среднему мозгу:
- tractus spinotectalis, спинно-покрыщечный путь, прилегает к медиальной стороне и передней части tractus spinocerebellaris anterior. К промежуточному мозгу:
- tractus spinothalamics lateralis прилегает с медиальной стороны к tractus spinocerebellaris anterior, тотчас позади tractus spinotectalis. Он проводит в дорсальной части тракта температурные раздражения, а в вентральной - болевые;
- tractus spinothalamicus anteriror s. ventralis аналогичен предыдущему, но располагается кпереди от соименного латерального и является путем проведения импульсов осязания, прикосновения (тактильная чувствительность). По последним данным, этот тракт располагается в переднем канатике.
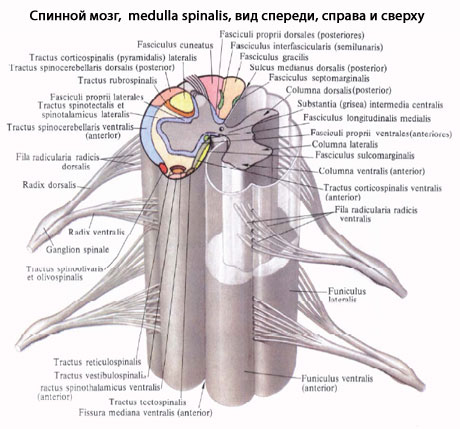
Б. Нисходящие.
От коры большого мозга:
- латеральный корково-спинномозговой (пирамидный) путь, tractus corticospinalis (pyramidalis) lateralis. Этот тракт является сознательным эфферентным двигательным путем.
От среднего мозга:
- tractus rubrospinalis. Он является бессознательным эфферентным двигательным путем.
От заднего мозга:
- tractus olivospinalis, лежит вентральнее tractus spinocerebellaris anterior, вблизи переднего канатика. Передние канатики содержат нисходящие пути.
От коры головного мозга:
- передний корково-спинномозговой (пирамидный) путь, tractus corticospinalis (pyramidalis) anterior, составляет с латеральным пирамидным пучком общую пирамидную систему.
От среднего мозга:
- ractus tectospinalis, лежит медиальнее пирамидного пучка, ограничивая fissura mediana anterior. Благодаря ему осуществляются рефлекторные защитные движения при зрительных и слуховых раздражениях - зрительно-слуховой рефлекторный тракт.
Ряд пучков идет к передним рогам спинного мозга от различных ядер продолговатого мозга, имеющих отношение к равновесию и координации движений, а именно:
- от ядер вестибулярного нерва - tractus vestibulospinalis - лежит на границе переднего и бокового канатиков;
- от formatio reticularis - tractus reticulospinalis anterior, лежит в средней части переднего канатика;
- собственно пучки, fasciculi proprii, непосредственно прилегают к серому веществу и относятся к собственному аппарату спинного мозга.
К каким докторам обращаться для обследования Спинного мозга:
Нейрохирург
Невролог
Травматолог
Какие заболевания связаны с Спинным мозгом:
Какие анализы и диагностики нужно проходить для Спинного мозга:
КТ спинного мозга
МРТ спинного мозга
Рентген позвоночника
Ангиография сосудов спинного мозга
Люмбальная пункция
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Спинном мозге или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом . Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны . Посмотрите детальнее о всех услугах клиники на ее .
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача , чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации , возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой . Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на . Также зарегистрируйтесь на медицинском портале Euro lab , чтобы быть постоянно в курсе последних новостей и обновлений информации о Спинном мозге на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву "С":
| Сперматозоид |
| Семенные пузырьки |
| Стопа |
| Селезенка |
| Сердце |
| Средний мозг |