Хирургическое живота проводится несколькими методами. Стандартная операция – герниопластика, показана планово или при осложненной грыже. Пластика собственными тканями или с использованием синтетического импланта для ушивания дефекта проводится лапароскопически, или путем герниопластики. Обтурационная герниопластика применяется часто для удаления пупочного дефекта, а выпячивание белой линии живота устраняются лапароскопически или ненатяжной герниопластикой. Всего существует более 300 вариантов пластики живота, но выше представлены стандартные методики, с которыми хирурги активно работают последнее десятилетие.
Хирургия грыж представляет три группы операций:
- Натяжная пластика собственными тканями – грыжевой дефект ушивается апоневрозом, фасциями, путем многослойного пришивания тканей;
- Лапароскопическая операция – современная хирургия выпячиваний живота предлагает удаление выпячивания через небольшие проколы брюшной полости, через которые есть возможность введения сетчатого импланта;
- Ненатяжная пластика (герниопластика) – операция с установкой синтетической сетки.
Пластика собственными тканями
Ранее хирургия грыж ограничивалась необходимость закрытия дефекта близлежащими тканями, что практикуется и на сегодняшний день, но не так активно. Операция проводится через разрез 10-12 см, грыжевой мешок отделяется и удаляется, а органы возвращаются на свое место. После устранения дефекта проводится пластика тканями, путем пришивания мышц к паховой связке.
Хирургия грыж путем натяжной пластики имеет больше недостатков, недели преимуществ:
- Высокий риск повтора выпячивания в области брюшной полости после операции;
- Долгая реабилитация после операции, необходимость исключить физические нагрузки, изменить питание как минимум на 6 месяцев;
- Болевой синдром, риск плохого заживления рубца и появления воспаления;
- Появление в месте рубца – , что часто наблюдается при ушивании дефекта собственными тканями.
Современная хирургия представила альтернативный и более выгодный вариант удаления , заменив собственные ткани синтетическим сетчатым имплантом.
Лапароскопическая операция
Эндоскопическое лечение грыж имеет, как неоспоримые преимущества, так и убедительный список возможных последствий в связи с новизной метода и сложностью исполнения. Хирургия лапароскопическим методом отличается хорошим косметическим результатом и применением современной высокоточной аппаратуры.
Особенности лапароскопической операции:
- Доступ к грыже формируется через три прокола не более 3 см, через которые вводится камера, свет и необходимые инструменты;
- После операции больной себя хорошо чувствует и через день выписывается домой;
- Возможность одновременного лечения других патологий брюшной полости;
- Короткая реабилитация и низкий процент рецидива.
Операция проводится только под общим наркозом, что увеличивает риск осложнений после лечения.
Введение лапароскопа в брюшную полость пациента
Реабилитационный период
Восстановление после живота у пациентов проходит по-разному. Общий реабилитационный период длится от 14 дней до одного года и более.
После удаления абдоминальной грыжи всегда нужно изменять питание, дабы не вызвать нарушение работы ЖКТ. Пациенту назначаются препараты симптоматического лечения, бандаж, физиопроцедуры, ЛФК и массаж.
Щадящее питание, равномерные нагрузки и лечение сопутствующих заболеваний ускоряют процесс восстановления.
Хирургия открытым методом требует правильного ухода за послеоперационным рубцом. Швы снимаются через неделю и все это время нужно промывать рану и менять повязку. Если показано ношение бандажа, важно прикладывать стерильную повязку на место соприкосновение грубого материала с грыжей и обязательно использовать мягкую подкладку.
Операция при грыже живота является единственным верным вариантом лечения, потому опыт специалистов убедительный и постепенно каждая техника усовершенствуется, снижаются случаи ошибок во время операции и осложнений в послеоперационный период.
Передняя брюшная стенка имеет несколько анатомически слабых участков: паховая область, пупочное кольцо и белая линии живота. В этих зонах можно наблюдать такой патологический процесс, как грыжа. Выпячивание внутренних органов под кожу и в соседнюю полость происходит под действием высокого давления на фоне мышечной слабости.
Эти факторы становятся основными причинами вентральных грыж у маленьких детей, взрослых и пожилых людей. Образование на животе требует хирургического лечения, иначе патология осложняется такими состояниями, как воспаление, ущемление, некроз, копростаз.
Операция на грыже живота выполняется планово, хирургия предлагает для этого открытый метод и лапароскопию, а выбор техники будет зависеть от тяжести заболевания и состояния пациента. Послеоперационный период имеет еще большее значение для выздоровления, и после того как удалось убрать дефект брюшной стенки, лечение только начинается.
Все операции по удалению грыжи имеют свои противопоказания и риски, потому перед выбором методики хирург назначает комплексное обследование и проводится тщательная подготовка, включающая санацию очагов инфекций, очищение кишечника и подбор консервативных вариантов терапии в послеоперационный период.
Зачем нужна операция при грыже
Операция по удалению грыжи живота назначается всем без исключения, ведь никакой метод безоперационного лечения не сможет привести к закрытию дефекта брюшной стенки. Оперировать больного важно с целью возвращения органов на свое место с последующим ушиванием грыжевых ворот, которые могут закрываться собственными тканями пациента или сетчатым имплантом.

Гимнастика, диета, бандаж и лекарства - это уже мера после удаления грыжи, когда происходит восстановление организма.
Даже полезная физическая нагрузка не будет способствовать устранению грыжи, а напротив может стать фактором ущемления органов. ЛФК назначат уже после операции по удалению образования для укрепления мышц с целью профилактики рецидива. Что касается бандажа, он также вредит при грыже, но он нужен как удерживающее средство для предупреждения выхода под кожу еще большей части органа.
Специальный пояс не лечит, он помогает до и после операции снизить нагрузку на мышцы живота. Диетическое питание важно в любой период заболевания, ведь от качества продуктов и частоты приема пищи зависит состояние ЖКТ, а это напрямую влияет на симптоматику грыжи. Важно предупредить вздутие живота, запоры и диарею, все те явления, которые повышают давление внутри брюшной полости и сказываются на самочувствии.
Только после удаления грыжи живота снижается риск осложнений со стороны желудка и кишечника, ведь находясь в грыжевом мешке, эти органы могут в любой момент ущемиться, что приведет к их отмиранию с необходимостью срочного иссечения пораженных тканей.
Как проводится удаление грыжи живота
Есть несколько сотен способов грыжесечения, но все их можно объединить в три группы:
- Пластика собственными тканями .
- Лапароскопическая пластика.
- Ненатяжная пластика.

Пластика собственными тканями пациента предполагает ушивание грыжевых ворот мышцами, фасциями, апоневрозом. Доступ к грыже делают через широкий разрез - 8-10 см, потому после операции остается косметический дефект в виде шрама. Этот вариант грыжесечения имеет много минусов. Восстановление после натяжной пластики длится несколько месяцев, и весь период реабилитации запрещено повышение нагрузки.
Операция в 3-15% случаев заканчивается рецидивом или развитием послеоперационной грыжи, что также связано с широким рубцом, который может стать грыжевыми воротами.
Лапароскопическая герниопластика выполняется под общим наркозом с постоянным видеоконтролем. Операция выполняется изнутри брюшной полости, и доступ создается через небольшие проколы (2 см). Три разреза на брюшной стенке нужны для введения камеры и специальных инструментов для иссечения тканей, их ушивания и фиксации сетчатого импланта. Такая операция может проводиться только планово, когда нет противопоказаний к общему наркозу. Основной плюс методики - возможность одновременно устранить сопутствующие патологии брюшной полости.

Послеоперационный период после лапароскопической операции относительно короткий, раны заживают быстро, не остается широких рубцов, риск рецидива практически полностью исключен.
Ненатяжная пластика или операция по Лихтенштейну - это способ закрытия грыжевых ворот с установкой синтетического импланта. За счет отсутствия натяжения в реабилитационный период болевой синдром слабый, риск рецидива ниже, нежели при ушивании дефекта естественными тканями. Такая операция может проводиться как под местной анестезией, так и под общим наркозом. Плановая герниопластика выполняется в амбулаторных условиях, пациент возвращается домой уже на следующий день, а вернуться к физическому труду может через несколько недель.

Последнее десятилетие большую популярность завоевывает именно ненатяжная герниопластика, что обусловлено рядом преимуществ: быстрое восстановление, отсутствие болевого синдрома, минимальный риск рецидива.
Показания и противопоказания
Грыжа живота опасна не только для здоровья, но и жизни. Выпячивание органов под кожу у взрослых и детей может протекать долгое время бессимптомно, и видно лишь небольшую припухлость в области брюшной стенки, которая никак не беспокоит. Скрытое заболевание еще более опасно, ведь в любой момент под влиянием высокой нагрузки может случиться ущемление.
Грыжа - это показание к плановой операции, но есть состояния, при которых нужна немедленная помощь хирурга.
Экстренная операция проводится при осложнениях, для которых типичны такие симптомы:
- острая боль в животе, твердость и напряжение брюшной стенки;
- тошнота с рвотой, выделение крови с рвотными массами;
- отсутствие дефекации или диарея с наличием крови в стуле;
- отсутствие кашлевого толчка, невправление выпячивания;
- резкое ухудшение самочувствия, бледность кожи, тахикардия;
- общее недомогание, сильная жажда, повышенная потливость.
Каждая техника оперирования имеет относительные противопоказания. Когда грыжа осложняется, хирург соотносит степень опасности состояния и потенциальный вред операции, принимая решение для сохранения жизни больного.
Плановое грыжесечение требует подготовки:
- отказ от алкоголя за неделю до операции;
- отказ от лекарственных средств за 2 недели;
- отказ от приема пищи с вечера перед операцией;
- лечение сопутствующих патологий ЖКТ;
- витаминотерапия за 2 недели до операции.
Грыжесечение переносится в случае простуды, при инфекционных заболеваниях в стадии обострения, в период беременности. Операция может проводиться через 14 дней после выздоровления, за исключением экстренных показаний.
Осложнения
После удаления грыжи в течение нескольких дней присутствует слабая болезненность. Пациента беспокоит дискомфорт во время движения, есть сложности при ходьбе, наклонах и приседаниях. Неприятные ощущения полностью исчезают через 7-14 дней при условии соблюдения режима реабилитации. Остаточная симптоматика может беспокоить до двух месяцев, что также является нормой.
Если же после операции долгое время присутствует боль, происходит воспаление раны, состояние ухудшается, это говорит о присоединении осложнений.

Возможные осложнения после операции и их профилактика:
- Местные - воспаление, некроз, абсцесс, ишемия, флегмона, гематома. Профилактика - соблюдение правил асептики в ходе операции, плановая обработка раны после грыжесечения, применение антисептических средств.
- Общие - тромбоэмболия, пневмония, компартмент-синдром. Профилактика - комплексное обследование перед операцией, лечение инфекционных патологий, общеукрепляющая терапия, прием антибактериальных средств.
Послеоперационная реабилитация
В ранний период после операции (первые 2 недели) есть ряд ограничений и правил:
- до снятия швов нужно ходить на перевязки и следовать всем назначениям;
- важно принимать слабительные средства для исключения запоров;
- соблюдается строгая диета и режим питания;
- исключаются физические нагрузки, поднятие тяжестей, наклоны вперед;
- нужно сохранять вес после операции в течение полугода, иначе есть риск расхождения швов.
Первые недели после грыжесечения самые тяжелые, ведь есть множество факторов, которые могут привести к повышению внутрибрюшного давления и расхождению швов. Чтобы минимизировать риски, важно исключить поражение дыхательный путей, отказаться от курения, избегать вдыхания пыли, пыльцы и других раздражающих веществ.

После плановой операции постельный режим не нужен.
Пациент выписывается из стационара на следующий день и может самостоятельно передвигаться, обслуживать себя, питаться и пить в привычном режиме лишь с незначительными изменениями. Уже на 3 день после грыжесечения можно выходить из дома, совершать прогулки, выполнять легкую физическую работу, но только в послеоперационном бандаже.
Диета
Диета после операции подбирается для исключения вздутия живота и запоров. Питаться в ранний период реабилитации нужно небольшими порциями несколько раз в день. Особое внимание нужно уделить рациону при лишнем весе, ведь ожирение является фактором риска развития грыжи брюшной полости.

Целью диетического питания также будет снижение нагрузки на кишечник, который больше других органов давит на область проведения операции. Основной упор в питании делается на вареные блюда и приготовленные на пару.
Следует исключить тяжелые продукты: жирное мясо, грибы, бобовые, капуста. Порции должны быть небольшими, но принимать пищу нужно не менее 5 раз в день.
После грыжесечения рекомендованы нежирные супы, овощные пюре, молочные каши, салаты из овощей. Из жидкости лучше пить чистую воду, и делать это за полчаса до приема еды. Полезными будут компоты, некрепкий зеленый чай с медом, кисели. Ни в коем случае нельзя пить сладкие газированные напитки, крепкий кофе, алкоголь. Лечебную диету назначает врач, и ей нужно строго следовать, независимо от самочувствия.
Сегодня многие люди старше 40 лет страдают от такого опасного заболевания, как грыжа межпозвоночного диска, которая сопровождается сильными болями в спине, онемением конечностей и другими серьезными симптомами.
При этом порой больные даже не догадываются об истинных причинах своего тяжелого состояния, путая межпозвоночную грыжу с другими заболеваниями спины, такими как радикулит или остеохондроз. Однако существует несколько признаков, характерных для грыжи межпозвоночного диска — это постоянные и сильные боли в области спины, интенсивность которых значительно усиливается после какой-либо физической нагрузки.
На сегодняшний день существует множество эффективных способов лечения межпозвоночной грыжи, которые включают в себя прием необходимых медицинских препаратов и разные лечебные методики. Однако, если консервативные способы лечения данного заболевания не помогли достичь желаемого результата, то тогда единственным способом избавления от него остается лишь удаление межпозвоночной грыжи хирургическим путем (операция).
Показания к хирургическому вмешательству
На сегодняшний день показания для лечения грыжи межпозвоночного диска хирургическим путем условно подразделяются на две основные группы — это абсолютные и неабсолютные показания. Если врач определил пациента в группу абсолютных показаний, то значит, его болезнь находится в очень тяжелой стадии, и удаление межпозвоночной грыжи является последним шансом ему помочь. У таких больных должны наблюдаться следующие симптомы:
- Очень сильные боли в спине, которые невозможно снять никакими иными методами.
- Тяжелые изменения в органах таза, последствиями которых становится невозможность удержать кал и мочу.

Если же пациент попадает в группу неабсолютных показаний, рекомендующих операцию, то в этом случае он имеет право отказаться от удаления межпозвонковой грыжи хирургическим путем. Больные из этой группы к тому же имеют целый ряд тяжелых симптомов, указывающих на то, что их болезнь значительно прогрессирует и уже сегодня наносит их организму большой урон, а именно:
- Сильные болевые ощущения в шейном, грудном или поясничном отделе позвоночника, которые больной готов еще терпеть.
- Большая слабость в мышцах ног, которая при нарушении иннервации может привести к их полной атрофии.
- Частичное ухудшение двигательных функций нижних конечностей пациента, к примеру, паралич стопы.
- Полное отсутствие каких-либо положительных сдвигов в состоянии больного по истечении 3-4 месяцев лечения с применением более консервативных методик.
Разновидности современных операций по удалению грыжи
На сегодняшний день существуют разные методики устранения межпозвоночной грыжи хирургическим путем. Проведем обзор наиболее часто применяемых из них.
Микродискэктомия

В современном мире настоящим «золотым стандартом» при операционном лечении межпозвонковых дефектов считается современное нейрохирургическое вмешательство. Такая операция подразумевает хирургическое удаление межпозвоночной грыжи через очень небольшой разрез в спине больного, что делает ее наиболее малотравматичной и практически безопасной. Благодаря этому после данного оперативного вмешательства человек очень быстро идет на поправку и его почти не беспокоят боли.
Данная операция по удалению межпозвоночной грыжи осуществляется при помощи мощного микроскопа и с использованием специального набора особых микрохирургических инструментов. Это позволяет избежать повреждения соседних тканей и костей позвоночного столба, а также полностью устранить давление на нервные окончания позвоночника.
Как показывают отзывы пациентов, практически сразу после этой операции возможно садиться на кровати и выполнять другие несложные физические действия. В этом случае реабилитация после удаления межпозвоночной грыжи занимает не более 20 дней.
Эндоскопическое удаление

Эндоскоп — инструмент для щадящей хирургической операции
Новая для многих операция по удалению межпозвонковой грыжи с применением эндоскопии стала возможна благодаря тому, что в последнее время в современной медицине начали активно использоваться оптоволоконные технологии. Новейшее нейрохирургическое оборудование позволяет легко визуализировать нежелательное образование на межпозвоночном диске и удалить его с минимально возможным повреждением кожи в месте проведения операции.
Методика оперативного вмешательства по удалению грыжи с использованием эндоскопии имеет много общего с обычной микродискэктомией. Во время данной операции на спине больного делают небольшой разрез, размер которого не превышает 2,5 см. При этом вся операция пошагово выводится на специальный монитор, что позволяет хирургу вести более тщательный контроль за процессом удаления грыжи.
Уже буквально через день после проведения операции больной может вставать с постели и ходить по палате. А через 4 дня после удаления межпозвоночной грыжи осуществляется отзыв его из больницы и отправление домой. При этом риск развития каких-либо послеоперационных осложнений минимален, а реабилитационный период после операции сокращается в несколько раз.
Удаление межпозвоночной грыжи с помощью лазера является наиболее современной методикой избавления пациента от проблем с позвоночником. Данный метод лечения грыжи имеет определенные ограничения, однако при необходимости он может полностью заменить оперативное вмешательство.
 Лазерное облучение грыжевого образования проводится следующим образом: при помощи пункции в позвоночник больного через небольшую иглу вводится специальный наконечник-световод. С использованием данного светодиода осуществляется нагревание грыжи до 70° сразу в нескольких местах. Благодаря этому за счет выпаривания лишней жидкости происходит значительное уменьшение размера грыжи, а также осуществляется усиление репаративных процессов в позвоночнике. Важно отметить, что данный метод позволяет избежать разрушения структуры межпозвоночного диска.
Лазерное облучение грыжевого образования проводится следующим образом: при помощи пункции в позвоночник больного через небольшую иглу вводится специальный наконечник-световод. С использованием данного светодиода осуществляется нагревание грыжи до 70° сразу в нескольких местах. Благодаря этому за счет выпаривания лишней жидкости происходит значительное уменьшение размера грыжи, а также осуществляется усиление репаративных процессов в позвоночнике. Важно отметить, что данный метод позволяет избежать разрушения структуры межпозвоночного диска.
На восстановление пациента после этого уходит существенно больше времени по сравнению с другими видами оперативного вмешательства. Болевые ощущения в позвоночнике больного продолжают сохраняться еще на протяжении определенного времени и полностью уходят лишь по истечении нескольких месяцев. В этом случае в программу реабилитации включается ЛФК.
Нередко лазерная терапия выступает в качестве дополнения к обычным методикам хирургического удаления межпозвоночной грыжи. Такая операция позволяет существенно укрепить костную ткань больного позвоночника и не допустить рецидива данного заболевания.
Пластические операции
Если у больного наблюдаются какие-либо повреждения костей позвоночного слолба и требуется немедленное укрепление позвоночных суставов, то в этом случае применяется методика вертебропластики. Порой даже проведение операции по удалению грыжи не позволит решить всех проблем со здоровьем человека, если у него наблюдается перелом суставов позвоночника на фоне прогрессирующего остеопороза в результате поражения позвоночника опухолью или серьезной травмы спины.
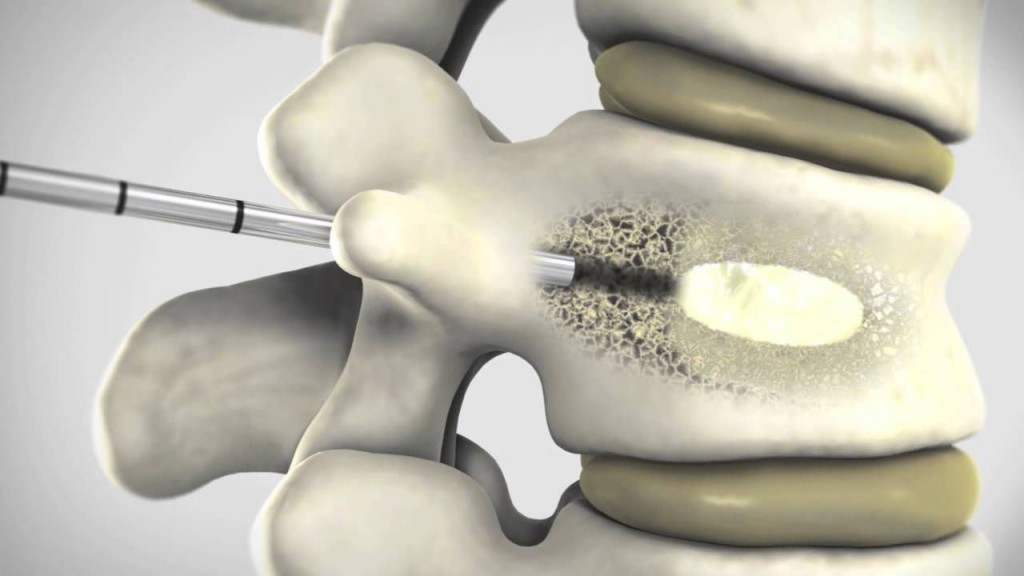 Укрепление поверхностей позвонков с помощью особого медицинского цемента или пластмассы поможет стабилизировать позвоночный столб и тем самым предотвратить еще большую деформацию и разрушение межпозвонковых дисков, к тому же ускорит восстановление опорно-двигательных функций.
Укрепление поверхностей позвонков с помощью особого медицинского цемента или пластмассы поможет стабилизировать позвоночный столб и тем самым предотвратить еще большую деформацию и разрушение межпозвонковых дисков, к тому же ускорит восстановление опорно-двигательных функций.
Деструкция межпозвонковых нервов
Главной целью данной методики является снятие тяжелого болевого синдрома, который представляет собой следствие серьезного поражения суставов позвоночника. Для его выполнения хирург вначале блокирует рецепторы межпозвоночного пространства путем осуществления околосуставной блокады с использованием сильного анестетика. Если после этого он отметил, что основной причиной сильных болевых ощущений в спине у больного является не грыжевое образование, и операция по удалению межпозвоночной грыжи не приведет к желаемым результатам, то тогда принимается решение о выполнении метода деструкции нервов.
Этот метод лечения особенно незаменим, когда оперативное вмешательство еще не требуется, но в то же время пациента постоянно беспокоят сильные боли в области спины, усиливающиеся при наклонах, поворотах и других движениях туловищем.
Преимущества и недостатки оперативного лечения
Удаление межпозвоночной грыжи с использованием хирургических операций позволяет уверенно прогнозировать больному полное выздоровление от болезни. Современные методы оперативного лечения несут в себе множество весьма положительных эффектов, а именно:
- Практически мгновенное снятие болевого синдрома у пациента при применении эндоскопии, а также стандартных методик.
- Очень большая вероятность полного избавления от болезни.
- Небольшое время пребывания в стенах больницы.
- Реабилитация после удаления грыжи отнимет у больного совсем немного времени (кто делал операцию, сравнительно быстро восстанавливается и чувствует облегчение).
Как всякое хирургическое вмешательство, удаление межпозвоночной грыжи может стать причиной серьезных осложнений. При этом наиболее тяжелыми последствиями оперативного лечения грыжевых образований на межпозвоночном диске являются инфекционные и воспалительные процессы, такие как остеомиелит, спондилит и эпидурит.
Главная профилактика подобных осложнений — своевременное введение пациенту всех необходимых антибактериальных медикаментов. Могут появиться в позвоночном канале новые рубцы и спайки, которые значительно снижают эффективность оперативного лечения и увеличивают период восстановления. Нарушаются двигательные функции в нижних конечностях больного, которые нередко возникают, если в ходе операции был поврежден спинной мозг.
Иногда ухудшается состояние суставов позвоночника, которое неминуемо приведет к дальнейшей деформации диска и проседанию позвонков.
Характеризуется выходом внутренних органов (кишечника, большого сальника) через дефекты в области хирургического рубца за пределы брюшной стенки. Послеоперационная грыжа определяется в виде опухолевидного выпячивания в зоне послеоперационного рубца, сопровождается болью в животе, при ущемлении - тошнотой, рвотой, отсутствием стула и отхождения газов. Диагностика послеоперационной грыжи включает осмотр хирурга, выполнение рентгенографии желудка, ЭГДС, герниографии, УЗИ брюшной полости и грыжевого выпячивания, КТ органов брюшной полости. Выявление послеоперационной грыжи требует проведения герниопластики с использованием местных тканей или синтетических протезов.
Лечение послеоперационной грыжи
Консервативная тактика при послеоперационных грыжах допустима только в случае наличия весомых противопоказаний к хирургическому вмешательству. В этих ситуациях рекомендуется соблюдение диеты, исключение физических нагрузок, борьба с запорами, ношение поддерживающего бандажа.
Радикальное избавление от послеоперационной грыжи может быть произведено только хирургическим способом – с помощью герниопластики . Метод герниопластики послеоперационной грыжи избирается, исходя из локализации и величины выпячивания, наличия спаечных процессов между органами брюшной полости и грыжевым мешком.
При небольших и неосложненных послеоперационных дефектах (менее 5 см) может быть выполнено простое ушивание апоневроза, т. е. пластика передней брюшной стенки местными тканями. Средние, обширные, гигантские, длительно существующие и осложненные послеоперационные грыжи требуют укрытия дефекта апоневроза с помощью синтетического протеза (герниопластика с установкой сетчатого протеза). При этом используются различные способы установки сетчатой системы по отношению к анатомическим структурам брюшной полости. В этих случаях нередко требуется разделение спаек, рассечение рубцов; при ущемлении послеоперационной грыжи - резекция кишки и сальника.
Прогноз и профилактика послеоперационной грыжи
Послеоперационные грыжи, даже при отсутствии осложнений, приводят к снижению физической и трудовой активности, косметическому дефекту, ухудшению качества жизни. Ущемление послеоперационной грыжи довольно часто (в 8,8% случаев) приводит к летальному исходу. После хирургического устранения послеоперационной грыжи (за исключением случаев многократного рецидивирования) прогноз удовлетворительный.
Профилактика послеоперационных грыж требует от хирурга выбора правильного физиологичного оперативного доступа при различных видах вмешательств, соблюдения тщательной асептики на всех этапах операции, использования качественного шовного материала, адекватной предоперационной подготовки и ведения больного после операции.
В постоперационном периоде от пациента требуется неукоснительное выполнение рекомендаций по питанию, ношению бандажа, физической активности, нормализации веса, ограничению физических нагрузок, регулярному опорожнению кишечника.